Концепция новых национальных клинических рекомендаций по ожирению


Опубликована Апрель 1, 2016
Последнее обновление статьи Окт. 13, 2022
Аннотация
Цель. Предложитъ для обсуждения концепцию новых Национальных клинических рекомендаций по ожирению.
Материал и методы. На основе анализа наиболее важных существующих документов и рекомендаций по проблеме ожирения (EASO guidelines (2008, 2014), NICE Guidelines (2012, 2014), AHA/ACC/TOS Guidelines (2013), AACE Advanced Framework (2014), ASBP Algorithm (2014), The Endocrine Society Guidelines Pharmacologic Management of Obesity (2015), Physical Activity Guidelines for Americans (2008), ACC/AHA Lifestyle Guidelines (2013), Dietary Guidelines for Americans (2015) разработана концепция Национальных рекомендаций по профилактике, диагностике и лечению ожирения.
Результаты. Разработана новая отечественная, целостная, оригинальная, но вместе с тем гармонизированная с существующими зарубежными рекомендациями, концепция для последующей разработки междисциплинарных клинических рекомендаций по ожирению.
Заключение. Представлены для обсуждения медицинским сообществом основные положения будущих Национальных рекомендаций по профилактике, диагностике и лечению ожирения.
Ключевые слова
Ожирение, классификация, критерии диагностики
В настоящее время ожирение стало одной из важнейших медико-социальных проблем в Российской Федерации (РФ). Так, по данным Всемирной организации здравоохранения (ВОЗ) в 201 Зг 24,1 % населения нашей страны имели ожирение, и по этому показателю РФ находилась на 8 месте в мире [1]. С учетом того, что в мире количество лиц с ожирением увеличивается приблизительно на 1% в год, ближайшие перспективы не выглядят оптимистичными. В связи с этим необход има национальная программа по борьбе с ожирением, и одним из ее важных элементов могут стать Национальные клинические рекомендации по профилактике, диагностике и лечению ожирения.
Создание современных клинических рекомендаций по ожирению, безусловно, требует междисциплинарного подхода с участием терапевтов, кардиологов, эндокринологов, хирургов, реабилитологов, диетологов, специалистов по профилактической
медицине и т.д. Поэтому на самом начальном этапе целесообразно выработать консенсус по ряду ключевых позиций разрабатываемого документа, чтобы избежать ненужной полемики в будущем.
Нужны ли в РФ новые Национальные клинические рекомендации по профилактике, диагностике и лечению ожирения?
В Европе опубликовано несколько важных документов за последние годы: EASO guidelines (2008, 2014), NICE Guidelines (2012, 2014), а всего в настоящее время около 45 стран, в том числе и РФ (2011, 2014) [2-6], имеют свои Национальные рекомендации по различным аспектам ожирения.
Особенно активно разработка рекомендаций по ожирению ведется в США, что вполне объяснимо, так как эта страна занимает второе место в мире по распространенности ожирения (31,8%). В течение последних двух лет появились документы АНА/АСС/ TOS Guidelines (2013, [7]), AACE Advanced Framework (2014, [8]), ASBP Algorithm (2014, [9,10]), The Endocrine Society Guidelines Pharmacologic Management of Obesity (2015, [И]), которые касаются проблемы ожирения, но существенно различаются между собой по целям, задачам, методологии создания и вопросам классификации. К этому перечню также необходимо добавить Physical Activity Guidelines for Americans (2008, [12]), ACC/AHA Lifestyle Guidelines (2013, [13]), Dietary Guidelines for Americans (2015, [14]). При этом все эти документы, при несомненном наличии различий не противоречат, а скорее дополняют друг друга.
Таким образом, большое количество различных рекомендаций является предпосылкой ддя их гармонизации и формулировки консолидированной экспертной позиции по РФ в рамках Национальных российских рекомендаций по профилактике, диагностике и лечению ожирения с учетом особенностей Национальной системы здравоохранения, существующей правовой базы и необходимостью решения проблем ожирения, прежде всего, в первичном звене здравоохранения.
Каким требованиям должны отвечать новые Национальные клинические рекомендации по профилактике, диагностике и лечению ожирения?
- Рекомендации должны бытъ полезными как для врачей первичного звена (терапевт, врач общей практики), так и для кардиологов, эндокринологов, гастроэнтерологов, хирургов, акушеров-гинекологов;
- Используемые критерии диагностики ожирения должны бытъ максимально информативными с точки зрения их прогностической ценности, доступными в реальной клинической практике на любом уровне оказания медицинской помощи, минимально затратными по времени и финансовым средствам;
- Не противопоставлять, а гармонизировать существующие международные рекомендации и актуализировать национальные особенности;
- Отражать базовые принципы лечения, как самого ожирения, так и ассоциированных с ним заболеваний и факторов риска;
- Предлагать врачу алгоритм диагностики и лечения пациента с ожирением с оценкой эффективности соответствующих вмешательств;
- Не противоречить существующей нормативноправовой базе (МКБ-Х, стандарт первичной медико- санитарной помощи при ожирении, Положение о военно-врачебной экспертизе, Правила признания лица инвалидом, инструкции по применению лекарственного препарата) РФ;
- Учитывать современные научные данные об этиологии, патогенезе, диагностике и лечении ожирения и данные доказательной медицины.
В чем должна состоять принципиальная новизна предлагаемых Национальных клинических рекомендаций по профилактике, диагностике и лечению ожирения?
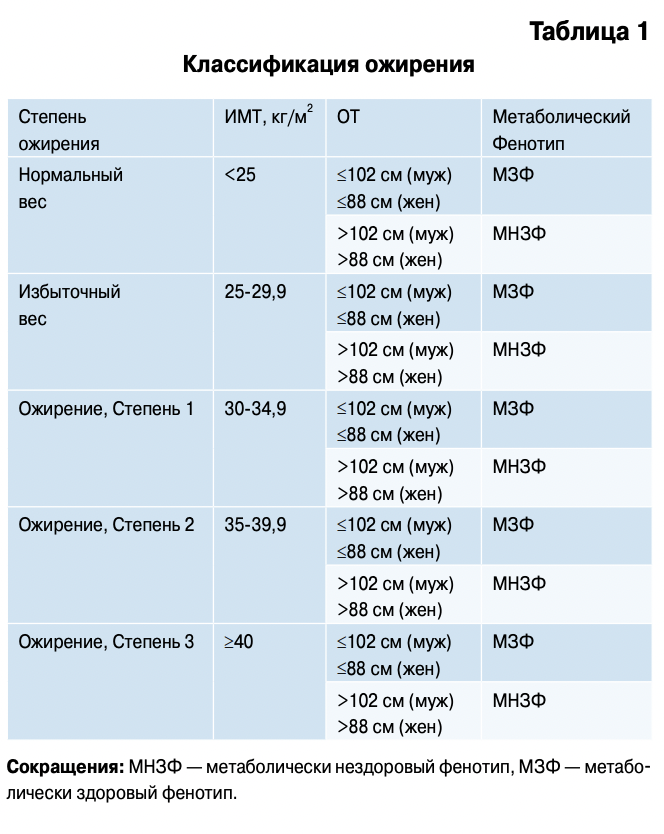
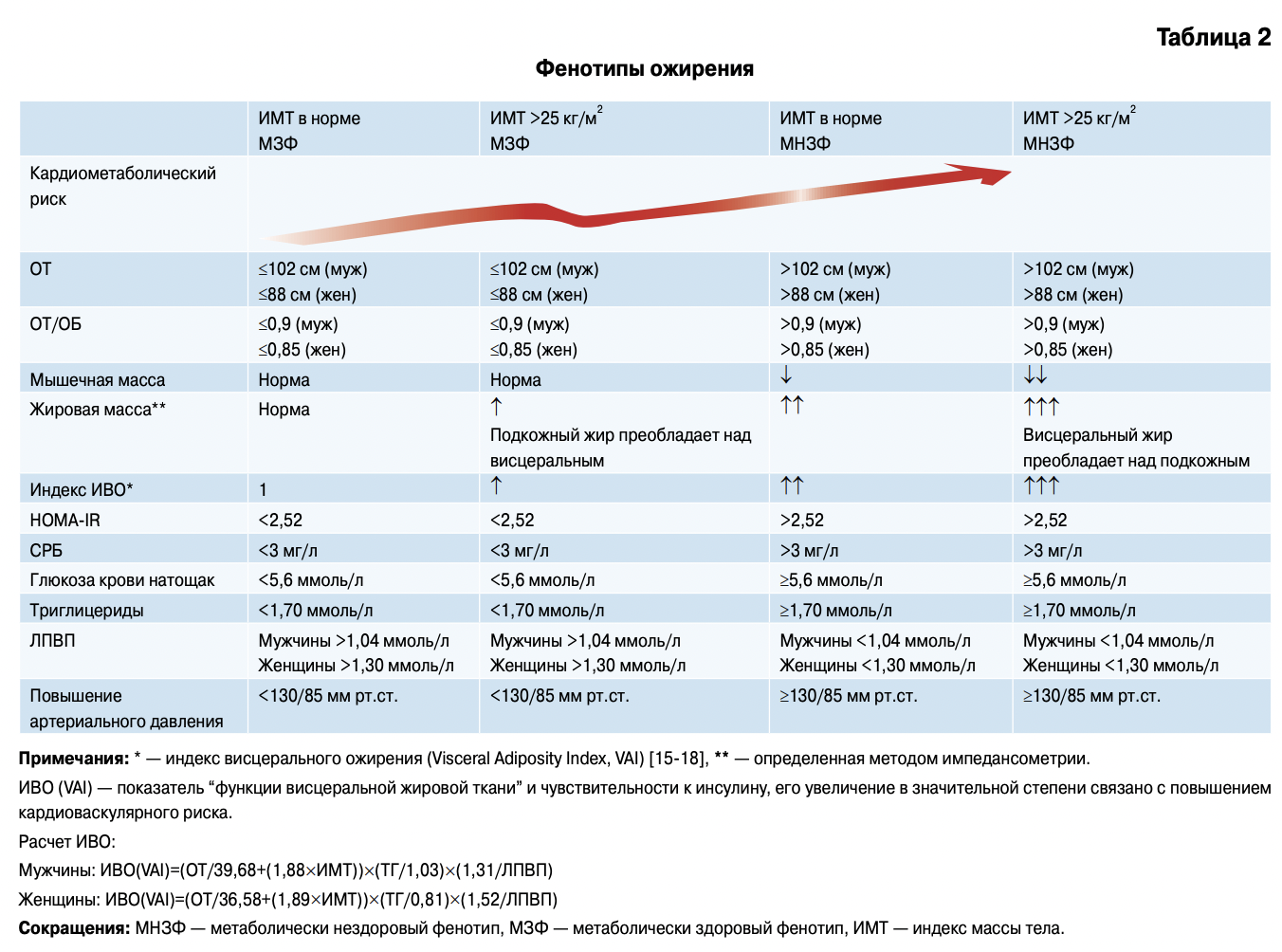
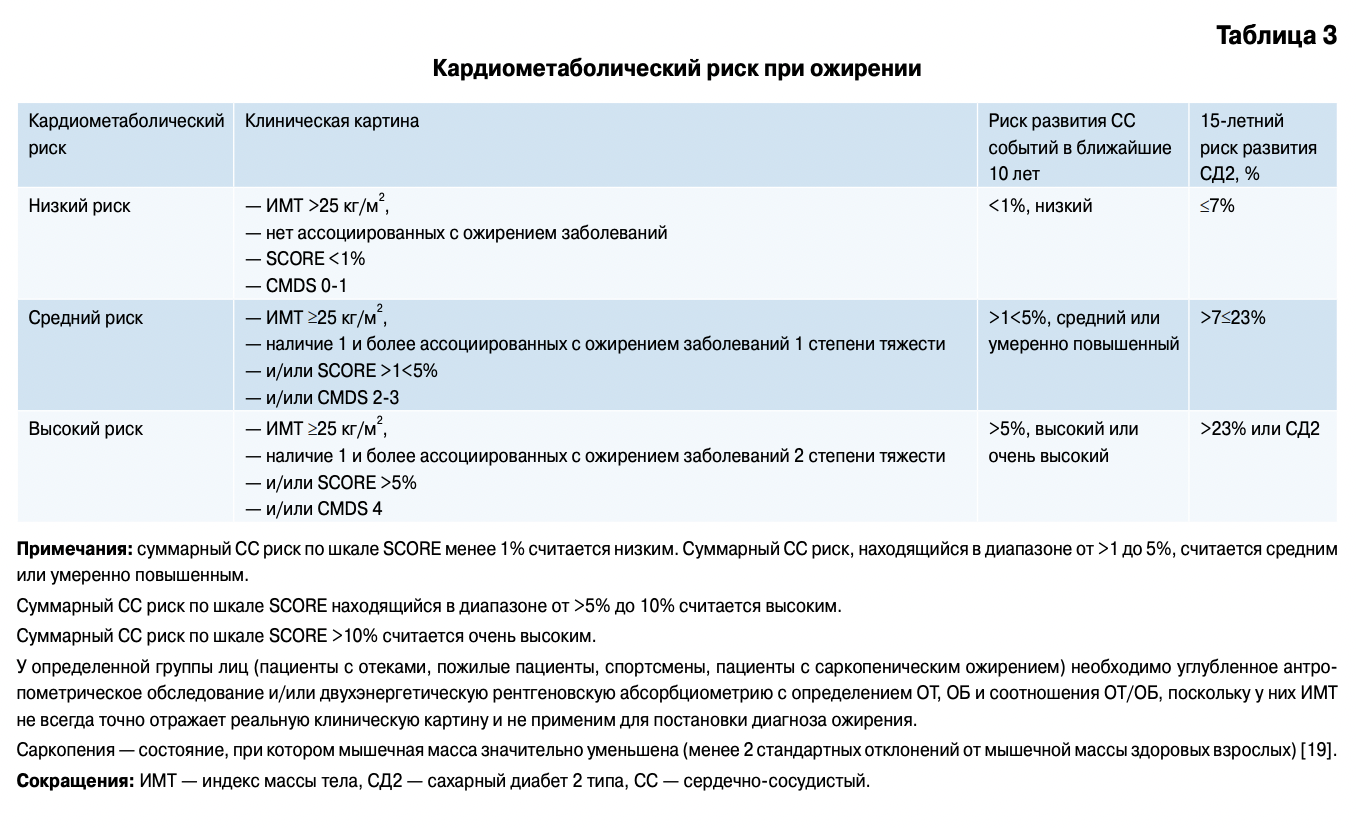
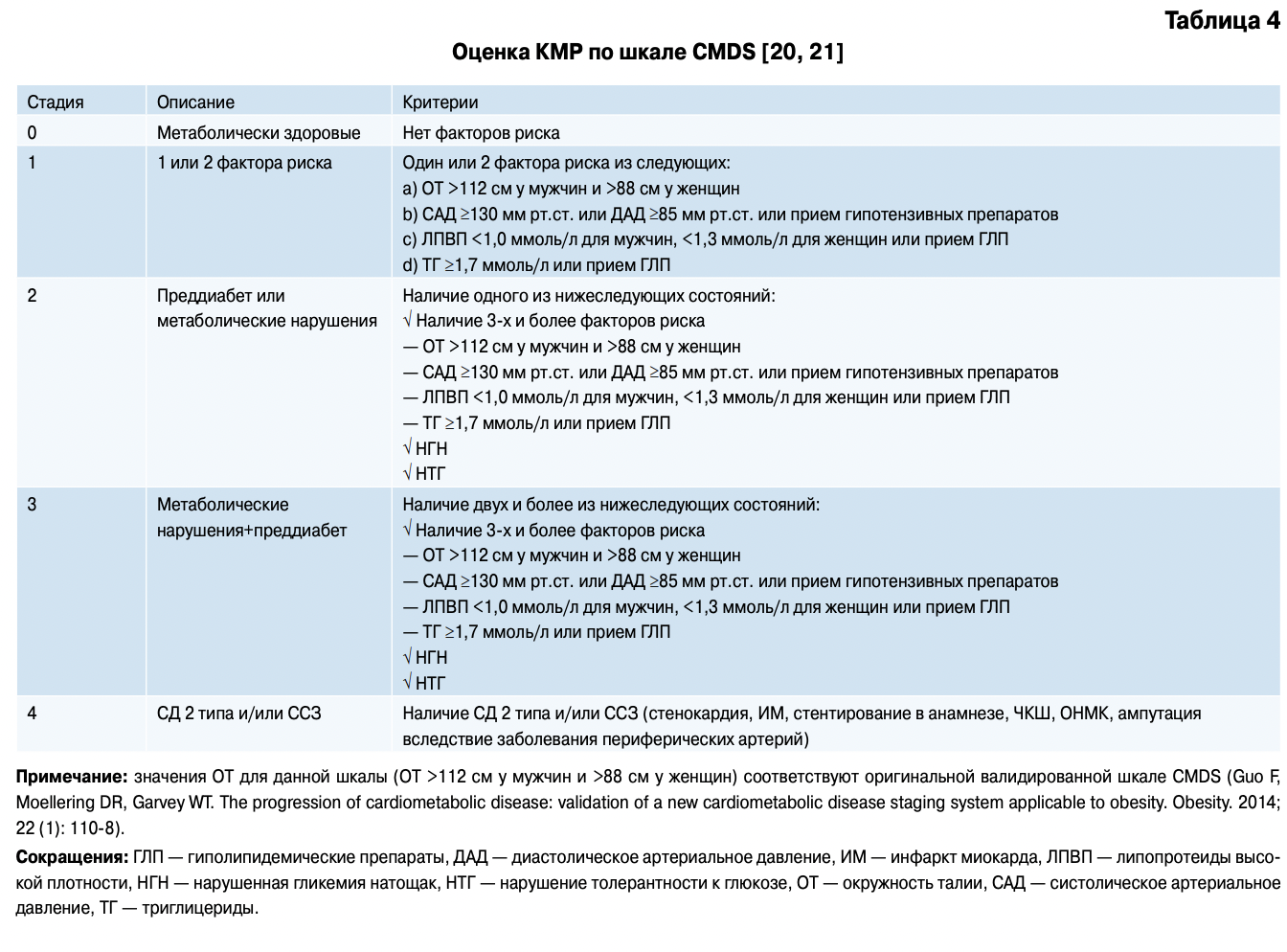
Существующая классификация ВОЗ 1997г основана на оценке ожирения только по ИМТ. При этом игнорируются современные представления о гетерогенности ожирения, роли висцеральных жировых депо, метаболических фенотипах ожирения и, главное, она не в полной мере позволяет оценить индивидуальный кардиометабол ический риск (КМР) у пациента. В 2013г American Association of Clinical Endocrinologists и American college of Endocrinology предложили новую классификацию ожирения [8], главной особенностью которой стало признание, что ожирение является хроническим заболеванием со специфическим набором осложнений и признанием факта наличия “метаболически здорового” ожирения. Кроме этого, в перечень осложнений ожирения по критериям ААСЕ & АСЕ включены вторичные виды ожирения при генетических синдромах, гормональных заболеваниях, медикаментозных (ятрогенных) воздействиях. Хотя очевидно, что состояний, когда ожирение само является осложнением основного заболевания, не должно быть в перечне осложнений первичного ожирения.
В силу вышеизложенного, необходима более четкая классификация ожирения как хронического заболевания, учитывающая современные представления о его гетерогенности и степени индивидуального КМР.
Прежде всего, необходимо признать, что ожирение — это хроническое мультифакторное гетерогенное заболевание, проявляющееся избыточным образованием жировой ткани, прогрессирующее при естественном течении, как правило, имеющее высокий КМР, специфические осложнения и ассоциированные с ним сопутствующие заболевания.
Предлагаемая классификация позволяет с использованием простых методов антропометрического
и клинического обследования провести стратификацию пациентов по КМР, оценивать метаболический фенотип ожирения.
Представляется целесообразным, сохранив оценку ИМТ по ВОЗ, дополнить его оценкой фенотипа ожирения и КМР (таблицы 1-4).
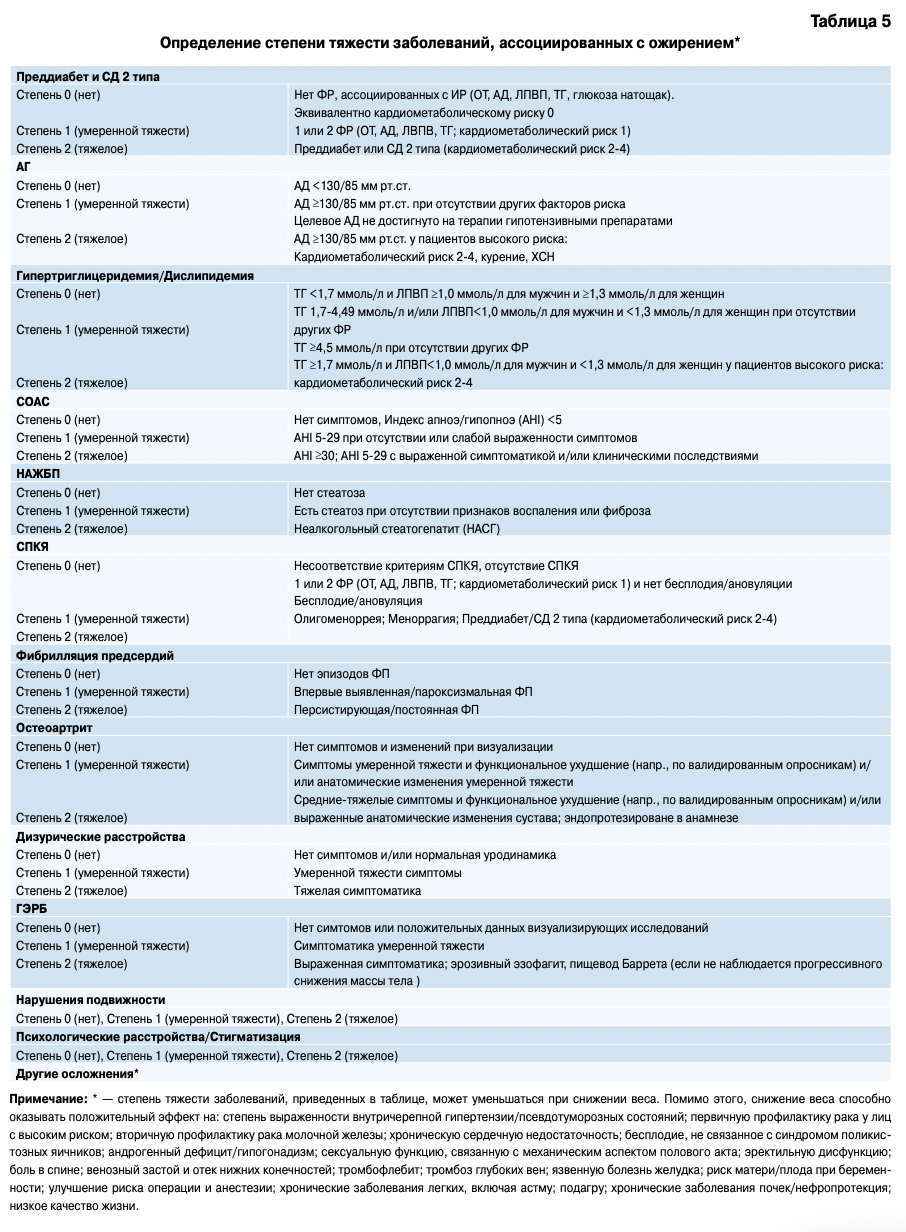
Целый ряд метаболических и гемодинамических нарушений, а также патологий многих органов и систем часто ассоциированы с ожирением. В настоящее время нет четкой позиции, являются ли эти состояния осложнением ожирения, либо они представляют собой сопутствующие заболевания, возникновение и прогрессирование которых усугубляется наличием ожирения. В данном документе предполагается рассматривать эти состояния как ассоциированные (сопутствующие) заболевания.
К заболеваниям, ассоциированным с ожирением, относятся:
- Нарушение толерантности к глюкозе (НТГ), нарушенная гликемия натощак (НГН)
- Сахарный диабет 2 типа
- Артериальная гипертензия
- Іипертриглицеридемия/Дислипидемия
- Синдром обструктивного апноэ сна (СОАС)
- Неалкогольная жировая болезнь печени (НАЖБП)
- Синдром поликистозных яичников (СПКЯ)
- Фибрилляция предсердий (ФП)
- Остеоартрит
- Стрессовое недержание мочи
- Гастроэзофагальная рефлюксная болезнь (ГЭРБ)
- Ограничение мобильности и социальной адаптации
- Психоэмоциональные расстройства и/или стигматизация
Формулировка диагноза
При формулировке диагноза “Ожирение” необходимо отразить все компоненты диагноза, представленные в классификации.
В диагнозе необходимо указать наличие и степень ожирения по ИМТ, выбрать метаболический фенотип ожирения и указать степень КМР
Пример диагноза: Ожирение, степень 2, МТФ, высокий риск кардиометаболических осложнений.
Диагноз всех остальных заболеваний, сопутствующих ожирению, формулируется в соответствии с принятыми стандартами МКБ — X.
Метаболический синдром и ожирение
Изначально понятие “метаболический синдром” было предложено для выделения кластера лиц, имеющих повышенный риск развития сердечно-сосудистых заболеваний и СД 2 типа.
В настоящее время существует как минимум семь (WHO-World Health Organization; EGIR-European Group for the Study of Insulin Resistance; NCEP-ATP Ш-National Cholesterol Education Program-Adult Treatment Panel III; AACE-American Association of Clinical Endocrinologists; IDE-International Diabetes Federation; Международного института метаболического синдрома, “Рекомендации по диагностике и лечению метаболического синдрома ВНОК”, согласованное определение IDE (Международной диабетической федерации), NHLBI (Национального института сердца, легких и крови), ВОЗ, IAS (Международного общества атеросклероза) и IASO (Международной ассоциации по изучению ожирения) 2009г) [22-31] альтернативных определений и критериев диагностики метаболического синдрома. Также отсутствуют какие-либо прогностические данные, касающиеся преимуществ различных критериев постановки диагноза метаболического синдрома
В связи с этим становится очевидным, что во врачебном сообществе отсутствуют единые критерии для кластера симптомов, ассоциируемых с метаболическим синдромом. При этом сильное влияние на критерии его диагностики оказывают этнические особенности.
Все критерии диагностики метаболического синдрома предполагают наличие трех его компонентов. Фактически речь идет о различных вариантах сочетания ожирения, повышенного АД, повышения уровня ЛПНП, триглицеридов, снижения ЛПВП, нарушений углеводного обмена.
В настоящее время оспаривается мнение о том, что метаболический синдром является полезной клинической концепцией, поскольку убедительно не доказано, что он что-то добавляет к прогностической силе своих отдельных факторов [32, 33]. Однако наличие метаболического синдрома в ряде рекомендаций считается фактором, повышающим суммарный риск (АГ), поэтому целесообразно определить его критерии для РФ. В настоящее время нет оснований рекомендовать выставлять “метаболический синдром” в качестве самостоятельного диагноза. В диагнозе целесообразно формулировать наличие тех компонентов, которые характеризуют конкретную нозологию — АГ, дислипидемия, абдоминальное ожирение. При этом ожирение по МКБ X является диагнозом хронического заболевания, для предупреждения осложнений которого необходимо лечить, прежде всего, само ожирение.
Разработка новых Национальных клинических рекомендаций “Диагностика, лечение, профилактика ожирения и ассоциированных с ним заболеваний” предполагает участие в этом процессе самого широкого круга врачей и специалистов различных специальностей, поэтому рабочая группа будет признательна за любые конструктивные предложения, замечания и возражения по предложенной концепции, которые могут быть направлены по адресу obesityrecom@rambler. ru и будут учтены при дальнейшей работе.
Литература
- World health statistics 2013 (electronic resource). Russian (Мировая статистика здравоохранения, 2013 (электронный ресурс, http://apps.who.int/iris/bitstre am/10665/81965/7/9789244564585_rus.pdf?ua=1).
- Bondarenko IZ, et al. Treatment of morbid obesity in adults. National clinical guidelines. Obesity and metabolism 2011; 3. Russian (Бондаренко И. 3. и др. Лечение морбидного ожирения у взрослых. Национальные клинические рекомендации. Ожирение и метаболизм 2011; 3).
- Clinical practice guidelines for bariatric and metabolic surgery. Russian society of surgeons, the Society of bariatric surgeons. 2014. Russian (Клинические рекомендации по бариатрической и метаболической хирургии. Российское общество хирургов, Общество бариатрических хирургов. 2014). ния) 2009г) [22-31] альтернативных определений и критериев диагностики метаболического синдрома. Также отсутствуют какие-либо прогностические данные, касающиеся преимуществ различных критериев постановки диагноза метаболического синдрома.
- Fried М, st si. International Federation for Surgery of Obesity and Metabolic Disorders- European Chapter (IFSO-EC); European Association for the Study of Obesity (EASO); European Association for the Study of Obesity Obesity Management Task Force (EASO OMTF). Interdisciplinary European guidelines on metabolic and bariatric surgery. Obes Surg 2014; 24; 1:42-55.
- StegengaH, etal. Identification, assessment, and management of overweight and obesity: summary of updated NICE guidance. BMJ 2014; 349: g6608.
- VUmuk V, et al. An EASO position statement on multidisciplinary obesity management in adults. Obesity facts 2014; 7, 2; 96-101.
- Jensen MD, et al. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart
Association Task Force on Practice Guidelines and The Obesity Society. Journal of the American College of Cardiology 2014; 63, 25 PA: 2985-3023. - Garvey W, et al. American Association of Clinical Endocrinologists and American College of Endocrinology Position Statement on the 2014 Advanced Framework for a New Diagnosis of Obesity as a Chronic Disease. Endocrine Practice 2014.
- Seger JC, et al. American Society of Bariatric Physicians Obesity Algorithm: Adult Adiposity Evaluation and Treatment 2013.
- Seger JC, et al. Obesity algorithm, presented by the American Society of Bariatric Physicians 2014.
- Apovian CM, et al. Pharmacological management of obesity: an endocrine society clinical practice guideline. The Journal of Clinical Endocrinology & Metabolism 2015.
- Physical Activity Guidelines Advisory Committee et al. Physical activity guidelines for Americans. Washington, DC: US Department of Health and Human Services 2008: 15-34.
- Jakicic JM, et al. 2013 AHA/ACC Guideline on Lifestyle Management to Reduce Cardiovascular Risk 2013.
- Rahavi E, etal. Updating the Dietary Guidelines for Americans: Status and Looking Ahead. Journal of the Academy of Nutrition and Dietetics 2015; 115, 2:180-2.
- Al-Daghri NM, et al. Visceral adiposity index is highly associated with adiponectin values and glycaemic disturbances. European journal of clinical investigation 2013; 43, 2: 183-9.
- Amato MC, et al. Cut-off points of the visceral adiposity index (VAI) identifying a visceral adipose dysfunction associated with cardiometabolic risk in a Caucasian Sicilian population. Lipids Health Dis 2011; 10, 183: 1-8.
- Mohammadreza B, et al. Prognostic significance of the complex “Visceral Adiposity Index" vs. simple anthropometric measures: Tehran lipid and glucose study. Cardiovasc Diabetol 2012; 11:20.
- Yang F, et al. Visceral adiposity index may be a surrogate marker for the assessment of the effects of obesity on arterial stiffness 2014.
- Stenholm S, et al. Sarcopenic obesity-definition, etiology and consequences. Current opinion in clinical nutrition and metabolic care 2008; 11,6: 693.
- Guo F, Garvey WT Development of a Weighted Cardiometabolic Disease Staging (CMDS) System for the Prediction of Future Diabetes. The Journal of Clinical Endocrinology & Metabolism 2015; 100,10: 3871-7.
- Guo F, Moellering DR, Garvey WT The progression of cardiometabolic disease: validation of a new cardiometabolic disease staging system applicable to obesity. Obesity 2014; 22, 1: 110-8.
- Mychka VB, Zhemakova YuV, Chazova IE. The recommendations of the experts of allRussian scientific society of cardiology for the diagnosis and treatment of metabolic syndrome (second revision). Doctor, ru 2010; 3: 15-8. Russian (Мычка В.Б., Жернакова Ю.В., Чазова И. E. Рекомендации экспертов Всероссийского научного общества кардиологов по диагностике и лечению метаболического синдрома (второй пересмотр). Доктор.ру 2010; 3: 15-8).
- Alberti К, et al. Harmonizing the Metabolic Syndrome A Joint Interim Statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation 2009; 120, 16: 1640-5.
- Alberti K, Zimmet P, Shaw J. Metabolic syndrome-a new world-wide definition. A consensus statement from the international diabetes federation. Diabetic medicine 2006; 23, 5: 469-80.
- Gallagher EJ, LeRoith D, Karnieli E. The metabolic syndrome-from insulin resistance to obesity and diabetes. Medical Clinics of North America 2011; 95, 5: 855-73.
- Grundy SM, et al. Definition of metabolic syndrome report of the National Heart, Lung, and Blood Institute/American Heart Association Conference on scientific issues related to definition. Circulation 2004; 109, 3: 433-8.
- Junien C, Nathanielsz P Report on the IASO Stock Conference 2006: early and lifelong environmental epigenomic programming of metabolic syndrome, obesity and type II diabetes. Obesity Reviews 2007; 8, 6: 487-502.
- Kassi E, et al. Metabolic syndrome: definitions and controversies. BMC medicine 2011; 9, 1:48.
- Lorenzo C, et al. The National Cholesterol Education Program — Adult Treatment Panel III, International Diabetes Federation, and World Health Organization definitions of the metabolic syndrome as predictors of incident cardiovascular disease and diabetes. Diabetes care 2007; 30,1: 8-13.
- O'Neill S, O’Driscoll L. Metabolic syndrome: a closer look at the growing epidemic and its associated pathologies. Obesity reviews 2015; 16, 1:1-12.
- Prasad H, et al. Metabolic syndrome: definition and therapeutic implications. Postgraduate medicine 2012; 124, 1:21-30.
- Benetos A, Thomas F, Pannier B, et al. Al I-cause and cardiovascular mortality using the different definitions of metabolic syndrome. Am J Cardiol 2008; 102: 188-91.
- Nilsson PM, Engstrom G, Hedblad B. The metabolic syndrome and incidence of cardiovascular disease in nondiabetic subjects: a population-based study comparing three different definitions. Diabet Med 2007; 24: 464-472.





