Новая коронавирусная инфекция (COVID-19): клинико-эпидемиологические аспекты


Опубликована Фев. 1, 2020
Последнее обновление статьи Ноя. 28, 2022
Аннотация
Изменение окружающей среды, потепление климата, увеличение плотности населения высокая миграционная активность населения и другие факторы провоцируют появление и распространение новых инфекций по всему миру. Появление в декабре 2019 года заболеваний, вызванных новым коронавирусом («coronavirus disease 2019»), уже вошло в историю как чрезвычайная ситуация международного значения. Известно, что наиболее распространенным клиническим проявлением новой инфекции является пневмония, а также у значительной части пациентов — респираторный дистресс-синдром. В нашей статье представлен краткий аналитический обзор данных временных методических рекомендаций Министерства здравоохранения Российской Федерации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)», версия 3 (03.03.20) и других литературных источников. Авторский коллектив выражает надежду, что эти данные будут полезны врачам при оказании медицинской помощи больным новой коронавирусной инфекцией, а также преподавателям при подготовке студентов и ординаторов.
Ключевые слова
COVID-19, профилактика, диагностика, клиника, коронавирус
Введение
В новом тысячелетии человечество столкнулось с инфекционными болезнями, о которых никто не знал. На смену чуме и тифу пришли опасные вирусы. Изменение окружающей среды, потепление климата, увеличение плотности населения и другие факторы провоцируют их появление, а высокая миграционная активность населения способствует распространению по всему миру. Поистине, инфекции не знают границ.
По прогнозам ООН, к 2050 году население планеты достигнет 10 миллиардов человек. Это значит, что процессы миграции и урбанизации еще ускорятся [1]. Эпидемия COVID-19 («coronavirus disease 2019») уже вошла в историю как чрезвычайная ситуация международного значения. На текущий момент количество зараженных в мире превысило 470 тыс. человек [2]. Нам еще предстоит изучение особенностей этой эпидемии, извлечь уроки, проанализировать недостатки обеспечения биологической безопасности населения. Ясно одно: новые вирусы будут появляться, это неотъемлемая часть нашего мира. Человечество должно научиться противостоять этим угрозам.
Этиология и патогенез
Коронавирусная инфекция — острое вирусное заболевание с преимущественным поражением верхних дыхательных путей, вызываемое PHK-содержащим вирусом рода Betacoronavirus семейства Coronaviridae. Коронавирусы (лат. Coronaviridae) — семейство, включающее на январь 2020 года 40 видов РНК- содержащих сложно организованных вирусов, имеющих суперкапсид. Объединены в два подсемейства, которые поражают человека и животных. Название связано со строением вируса: из суперкапсида выдаются большие шиповидные отростки в виде булавы, которые напоминают корону.
Вирионы размером 80-220 нм. Нуклеокапсид представляет собой гибкую спираль, состоящую из геномной плюс-нити РНК и большого количества молекул нуклеопротеина N. Имеет самый большой геном среди PHK-геномных вирусов. В его структуре выделяют суперкапсид, в который встроены гликопротеиновые тримерные шипы (пепломер), мембранный гликопротеин, малый оболочечный гликопротеин, гемагглютинин эстеразу (рис. 1).
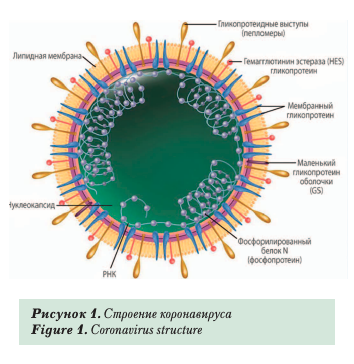
Назначение «короны» у коронавирусов связано со специфическим механизмом проникновения через мембрану клетки путём имитации молекул, на которые реагируют трансмембранные рецепторы клеток (рис. 2).
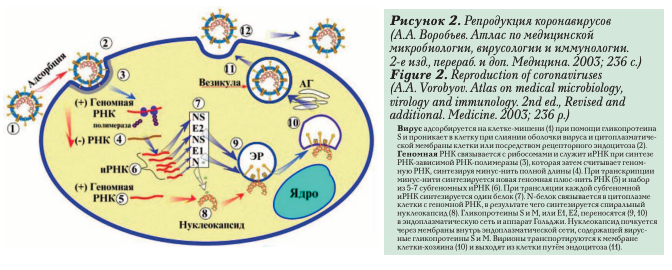
В настоящее время известно о циркуляции среди населения четырёх коронавирусов (НСоѴ-229Е, -ОС43, -NL63, -HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей лёгкой и средней степени тяжести.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжёлые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал тяжелый острый респираторный синдром (ТОРС) у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром S ARS-CoV служат летучие мыши, промежуточные хозяева — верблюды и гималайские циветты. Всего за период эпидемии в 37 странах мира зарегистрировано более 8 тыс. случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом (MERS-C6V), возбудителем ближневосточного респираторного синдрома, принадлежащим к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются летучие мыши и одногорбые верблюды (дромадеры). С 2012 года зарегистрировано 2 519 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 866 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания [3].
Всемирная организация здравоохранения 11 февраля 2020 г. присвоила официальное название инфекции, вызванной новым коронавирусом, — COVID-19 («Coronavirus disease 2019») [1]. Международный комитет по таксономии вирусов 11 февраля 2020 г присвоил собственное название возбудителю инфекции COVID-19 — SARS-CoV-2.
Новый коронавирус SARS-CoV-2 представляет собой одноцепочечный PHK-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV В.
Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус SARS-CoV-2 предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность SARS-CoV-2 сходна с последовательностью SARS-C6V по меньшей мере на 79% [4].
Основными клетками-мишенями для коронавирусов являются клетки альвеолярного эпителия, в цитоплазме которых происходит репликация вируса. После сборки вирионов они переходят в цитоплазматические вакуоли, которые мигрируют к мембране клетки и путем экзоцитоза выходят во внеклеточное пространство. Экспрессии антигенов вируса на поверхность клетки до выхода вирионов из клетки не происходит, поэтому антителообразование и синтез интерферонов стимулируются относительно поздно. Образование синцития под воздействием вируса обусловливает возможность последнего быстро распространяться в ткани. Действие вируса вызывает повышение проницаемости клеточных мембран и усиленный транспорт жидкости, богатой альбумином, в интерстициальную ткань лёгкого и просвет альвеол. При этом разрушается сурфактант, что ведёт к коллапсу альвеол, в результате резкого нарушения газообмена развивается острый респираторный дистресс-синдром (ОРДС). Иммуносупрессивное состояние больного способствует развитию оппортунистических бактериальных и микотических инфекций респираторного тракта.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении SARS-CoV-2 в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
Эпидемиология
Природным резервуаром вируса SARS-CoV-2 являются летучие мыши. Дополнительным резервуаром могут служить млекопитающие, поедающие летучих мышей, с дальнейшим распространением среди людей. Филогенетические исследования выделенных штаммов показали, что геномные последовательности вирусов, найденных в летучих мышах, на 99 процентов идентичны тем, что выделены у пациентов с COVID-19.
В настоящее время основным источником инфекции является инфицированный человек, в том числе находящийся в конце инкубационного, продромальном периоде (начало выделения вируса из клеток- мишеней) и во время клинических проявлений.
Механизм передачи — аспирационный. Пути передачи: воздушно-капельный (выделение вируса при кашле, чихании, разговоре) при контакте на близком расстоянии.
Контактно-бытовой путь реализуется через факторы передачи: воду, пищевые продукты и предметы (дверные ручки, экраны смартфонов), контаминированные возбудителем. Риск переноса вируса с рук на слизистые оболочки глаз, носовой и ротовой полости и заболевания доказан. Возможна реализация фекально-орального механизма (в образцах фекалий от пациентов, заражённых SARS-CoV-2, был обнаружен возбудитель).
Установлен факт реализации артифициального механизма передачи SARS-CoV-2. В КНР зарегистрировано более 1700 подтвержденных случаев заболевания медицинских работников, оказывавших помощь больным COVID-19 [4].
Восприимчивость к возбудителю высокая у всех групп населения. К группам риска тяжёлого течения заболевания и риска летального исхода относятся люди старше 60 лет, пациенты с хроническими болезнями (болезнями органов дыхания, сердечно-сосудистой системы, сахарным диабетом, онкологическими заболеваниями). Летальность варьирует от 2 до 4%.
Вирус SARS-CoV-2 характеризуется низкой устойчивостью в окружающей среде. Погибает под воздействием УФО, дезинфекционных средств, при нагревании до 40°С в течение 1 часа, до 56°С — за 30 мин. На поверхности предметов при 18-25°С сохраняет жизнеспособность от 2 до 48 час.
Клиническая картина
Инкубационный период при COVID-19: от 2 до 14 сут., в среднем 5-7 суток. Для сравнения, инкубационный период для сезонного гриппа составляет около 2 дней.
Среди первых симптомов COVID-19 зарегистрировано повышение температуры тела (90%), кашель — сухой или с небольшим количеством мокроты (80%), одышка (55%), миалгии и утомляемость (44%), ощущение сдавленности в грудной клетке (20%), а также головные боли (8%), кровохарканье (5%), диарея и тошнота (3%). Данные симптомы в дебюте инфекции могут наблюдаться и при отсутствии повышения температуры тела [5].
Клинические варианты и проявления COVID-19:
- острая респираторная вирусная инфекция легкого течения;
- пневмония без дыхательной недостаточности;
- пневмония с острой дыхательной недостаточностью (ОДП);
- ОРДС;
- сепсис;
- септический (инфекционно-токсический) шок. Гипоксемия (снижение SpO2 менее 88%) развивается более чем у 30% пациентов.
Различают легкие, средние и тяжелые формы COVID-19.
У большинства пациентов с тяжелым течением COVID-19 на первой неделе заболевания развивается пневмония. При перкуссии определяется притупление легочного звука. В легких с обеих сторон выслушиваются влажные крепитирующие, мелкопузырчатые хрипы. На высоте вдоха хрипы становятся более интенсивными, после кашля они не исчезают, не меняются в зависимости от положения тела больного (сидя, стоя, лежа). При рентгенографии отмечается инфильтрация в периферических отделах легочных полей. При прогрессировании процесса инфильтрация нарастает, зоны поражения увеличиваются, присоединяется ОРДС.
Сепсис и инфекционно-токсический шок развиваются при прогрессировании инфекции.
Диагностика
Диагноз устанавливается на основании данных эпидемиологического анамнеза, клинического обследования и результатов лабораторных исследований.
При сборе эпидемиологического анамнеза необходимо учитывать посещение пациентом в течение предшествующих 14 дней неблагополучных по COVID-19 стран и регионов, наличие тесных контактов за это время с лицами, прибывшими из эндемичных районов, а также контактов с лицами, у которых диагноз подтвержден лабораторно.
Лабораторная диагностика общая:
- общий (клинический) анализ крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
- биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, альбумин, глюкоза). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, деком
пенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования; - исследование уровня L-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
- пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
- пациентам с признаками ОДН (SpO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением РаО2, РаСО2, pH, бикарбонатов, лактата;
- пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
Инструментальная диагностика:
- компьютерная томография (КТ) легких рекомендуется всем пациентам с подозрением на пневмонию КТ легких является более чувствительным методом для диагностики вирусной пневмонии. Основными находками при пневмонии являются двусторонние инфильтраты в виде «матового стекла» или консолидации, имеющие преимущественное распространение в нижних и средних зонах легких;
- при отсутствии возможности выполнения КТ проводится обзорная рентгенография органов грудной клетки в передней прямой и боковой проекциях (при неизвестной локализации воспалительного процесса целесообразно выполнять снимок в правой боковой проекции). При рентгенографии грудной клетки выявляют двусторонние сливные инфильтративные затемнения. Чаще всего наиболее выраженные изменения локализуются в базальных отделах легких. Также может присутствовать и небольшой плевральный выпот;
- электрокардиография в стандартных отведениях рекомендуется всем пациентам. Данное исследование не несет в себе какой-либо специфической информации, однако в настоящее время известно, что вирусная инфекция и пневмония помимо декомпенсации хронических сопутствующих заболеваний увеличивают риск развития нарушений ритма и острого коронарного синдрома, своевременное выявление которых значимо влияет на прогноз. Кроме того, определенные изменения на ЭКГ (например, удлинение интервала QT) требуют внимания при оценке кардиотоксичности ряда антибактериальных препаратов.
Принятие решения о необходимости госпитализации:
а) при анамнестических данных, указывающих на вероятность инфекции, вызванной SARS-CoV-2, независимо от степени тяжести состояния больного, показана госпитализация в инфекционную больницу/отделение с соблюдением всех противоэпидемических мер;
б) при отсутствии подозрений на инфекцию, вызванную SARS-CoV-2, решение о госпитализации зависит от степени тяжести состояния и вероятного другого диагноза.
Лабораторная диагностика специфическая:
- выявление РНК SARS-CoV-2 методом ПЦР Основным видом биоматериала для лабораторного исследования является материал, полученный при взятии мазка из носа, носоглотки и/или ротоглотки, а также промывные воды бронхов, полученные при фибробронхоскопии (бронхоальвеолярный лаваж), мокрота, биопсийный или аутопсийный материал легких, цельная кровь, сыворотка, моча.
Все образцы, полученные для лабораторного исследования, являются потенциально опасными и при работе с ними следует выполнять требования СП 1.3.3118-13 «Безопасность работы с микроорганизмами I—II групп патогенности». Медицинские работники, которые собирают и/или транспортируют клинические образцы в лабораторию, должны быть обучены практике безопасного обращения с биоматериалом, строго соблюдать меры предосторожности и использовать средства индивидуальной защиты.
Образцы биологических материалов направляют в научно-исследовательскую организацию Роспотребнадзора или Центр гигиены и эпидемиологии в субъекте Российской Федерации (приложение 2 временных рекомендаций Роспотребнадзора от 21 января 2020 года по лабораторной диагностике новой коронавирусной инфекции, вызванной SARS- СоѴ-2) с учетом удобства транспортной схемы.
Для дифференциальной диагностики у всех заболевших проводят исследования методом ПЦР на возбудители респираторных инфекций: вирусы гриппа типа А и В, риновирусы, респираторно-синцитиальные вирусы, вирусы парагриппа, аденовирусы, человеческие метапневмовирусы, MERS-CoV. Обязательно проведение и микробиологической диагностики на Haemophilus influenzae type В, Streptococcus pneumoniae, Legionella pneumophila, Micoplasma pneumoniae.
Терапия
На сегодня нет доказательств эффективности применения при COVID-19 каких-либо лекарственных препаратов.
В рамках оказания медицинской помощи необходим мониторинг состояния пациента для выявления признаков клинического ухудшения, таких как
быстро прогрессирующая ОДН и сепсис, назначение терапии в соответствии с состоянием пациента. Пациенты, инфицированные SARS-CoV-2, должны получать поддерживающую симптоматическую терапию.
Анализ данных литературы по клиническому опыту ведения пациентов с атипичной пневмонией, связанной с коронавирусами SARS-CoV и MERS-CoV, позволяет выделить несколько препаратов этиологической направленности, которые, как правило, используются в комбинации. К ним относятся рибавирин, лопинавир+ритонавир [6] и препараты интерферонов.
Однако результаты применения данных препаратов не позволяют сделать однозначный вывод об их эффективности/неэффективности, в связи с чем их применение допустимо по решению врачебной комиссии в установленном порядке в случае, если возможная польза для пациента превысит риск.
Использование препаратов этиотропной направленности оправдано в случае среднетяжелого и тяжелого течения инфекции, когда предполагаемая польза превышает потенциальный риск развития нежелательных явлений.
Перечень возможных к назначению лекарственных препаратов для этиотропной терапии инфекции, вызываемой коронавирусом SARS- СоѴ-2 указан во Временных методических рекомендациях М3 РФ (4 версия).
Согласно рекомендациям ВОЗ возможно назначение препаратов с предполагаемой этиотропной эффективностью off-label, при этом их применение должно соответствовать этическим нормам, рекомендованным ВОЗ, и осуществляться на основании Федерального закона от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», Федерального закона от 12 апреля 2010 г. № 61-ФЗ «Об обращении лекарственных средств», Национального стандарта Российской Федерации ГОСТ Р ИСО 14155-2014 «Надлежащая клиническая практика», приказа Министерства здравоохранения Российской Федерации от 1 апреля 2016 г. № 200н «Об утверждении правил надлежащей клинической практики» (зарегистрирован Министерством юстиции Российской Федерации 23 августа 2016 г., регистрационный № 43357), Хельсинкской декларации Всемирной медицинской ассоциации (ВМА) об этических принципах проведения исследований с участием человека в качестве субъекта, декларированных на 64-ой Генеральной ассамблее ВМА, Форталеза, Бразилия, 2013 г.
В феврале этого года в совместном проекте китайские и немецкие ученые синтезировали особую группу препаратов (альфа-кетоамиды), которые обладают способностью ингибировать основные протеазы различных вирусов, включая SARS-CoV-2. Исследователи определили трехмерную кристаллическую структуру главной протеазы SARS- СоѴ-2 и модифицировали молекулу альфа-кето амида за счет амидной связи РЗ-Р2, включенной в пири- доновое кольцо, что способствовало специфическому ингибированию коронавирусов. Благодаря этому период полувыведения альфа-кетоамида увеличился в три раза, а растворимость — в 19 раз, что, однако, привело к некоторому снижению эффективности. В эксперименте на мышах при ингаляции альфа-ке- тоамид продемонстрировал выраженный легочный тропизм и отсутствие побочных эффектов [7].
Патогенетическая терапия включает введение в организм достаточного количества жидкости (до 3,5 литра в сутки) при отсутствии противопоказаний, энтеросорбенты (диоксид кремния коллоидный, поли- метилсилоксанаполигидрат и другие).
У пациентов в тяжелом состоянии инфузионная терапия проводится под контролем артериального давления, аускультативной картины легких, диуреза и других показателей. С целью профилактики отека головного мозга и отека легких пациентам целесообразно проводить инфузионную терапию на фоне форсированного диуреза. С целью улучшения отхождения мокроты при продуктивном кашле назначают ацетилцистеин, амброксол, карбоцистеин и другие комбинированные препараты.
При наличии бронхообструктивного синдрома активно используется ингаляционная бронхолитическая (через небулайзер) терапия с использованием сальбутамола, фенотерола и комбинированных средств.
Симптоматическая терапия включает применение ибупрофена и парацетамола при температуре выше 38,0°С. Для лечения ринита, фарингита, при заложенности и/или выделениях из носа используют солевые средства для местного применения на основе морской воды (изотонических, а при заложенности — гипертонических), различные растворы с антисептическим действием.
Пациентам с клинико-лабораторными признаками коронавирусной пневмонии показано назначение антимикробных препаратов (респираторные фтор- хинолоны, цефалоспорины 3 и 4 поколения, карба- пенемы, линезолид и др.) в связи с высоким риском бактериальной суперинфекции. Выбор антибиотика и способ введения осуществляется на основании тяжести состояния пациента, наличия сопутствующих заболеваний и результатов микробиологической диагностики.
Развитие ОДН является одним из наиболее частых осложнений тяжелой вирусной пневмонии. Алгоритм оказания помощи при развитии ОДН строится на основании общих принципов респираторной терапии. Оптимальным уровнем эффективности кис- лородотерапии является повышение сатурации кислорода выше 90%, или наличие стойкого роста этого показателя. При отсутствии эффекта от первичной респираторной терапии — оксигенотерапии через маску или носовые катетеры, целесообразно решить вопрос о применении искусственной вентиляции легких.
Профилактика
Специфическая профилактика (вакцина) против COVID-19 в настоящее время не разработана.
Для медикаментозной профилактики COVID-19 у взрослых возможно интраназальное введение рекомбинантного интерферона альфа (у беременных только рекомбинантного интерферона альфа 2Ь).
Мероприятия по предупреждению завоза и распространения COVID-19 на территории РФ регламентированы Распоряжениями Правительства РФ от 30.01.2020 г. № 140-р, от 31.01.2020 г. № 154-р, от 03.02.2020 г. № 194-р, от 18.02.2020 № 338-ри Постановлениями Главного государственного санитарного врача РФ от 24.01.2020 № 2, от 31.01.2020 г. № 3 и др. Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращение распространения инфекции, и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента (защита лиц, находящихся и/или находившихся в контакте с больным человеком).
Мероприятия в отношении источника инфекции: изоляция больных в боксированные помещения/палаты инфекционного стационара; уход и лечение; выписка после двукратного отрицательного результата обследования на коронавирус SARS-CoV-2.
Мероприятия, направленные на механизм передачи возбудителя инфекции [8]:
- соблюдение правил личной гигиены (мыть руки с мылом, использовать одноразовые салфетки при чихании и кашле, прикасаться к лицу только чистыми салфетками или вымытыми руками);
- использование одноразовых медицинских масок, которые должны сменяться каждые 2 часа;
- использование защитной одежды для медработников;
- проведение дезинфекционных мероприятий;
- утилизация медицинских отходов класса В;
- эвакуация больных специальным транспортом.
Своевременное обращение в лечебные учреждения за медицинской помощью в случае появления симптомов острой респираторной инфекции является одним из ключевых факторов профилактики осложнений.
Заключение
Изменение окружающей среды, потепление климата, увеличение плотности населения, развитие биотехнологий и другие факторы провоцируют появление, а все возрастающие миграционные потоки и процессы глобализации экономики способствует распространению новых инфекций.
Биологические угрозы, связанные с эпидемиями инфекционных болезней, имеют глобальный характер. Эпидемия COVID-19 — не последняя угроза в XXI веке. Все страны должны быть готовы к координированным действиям по предупреждению возникновения и распространения инфекций, к своевременной их диагностике, к разработке методов лечения и профилактики, к созданию вакцин.
Вклад авторов:
Все авторы внесли существенный вклад в подготовку работы, прочли и одобрили финальную версию перед публикацией
Т.Г. Суранова: сбор и анализ материалов рукописи, редактирование текста
Т.Я. Чернобровкина, Я.Д. Янковская, С.В. Бурова: написание и редактирование текста
В.В. Никифоров: концепция и дизайн обзора, редактирование текста, утверждение итогового варианта текста рукописи
Contribution of Authors:
All the authors contributed significantly to the study and the article, read and approved the final version of the article before publication
T.C. Suranova: collection and analysis of manuscript materials, text editing T.Ya. Chernobrovkina, Y.D. Yankovskaya, S.V. Burova: writing of the text, text editing
V.V. Nikiforov: concept and design of the article, text editing, final manuscript approval
Список литературы / References:
- Всемирная организация здравоохранения. Клиническое руководство по ведению пациентов с тяжелой острой респираторной инфекцией при подозрении на инфицирование новым коронавирусом (2019-nCoV). Временные рекомендации. Дата публикации: 25 января 2020 г. [Электронный ресурс]. URL: http://euro.who.int/__data/assets/pdf_file/0020/426206/RUS- Clinical-Management-ofNovel_CoV_Final_without-watermark.pdf?ua=1. (дата обращения 23.03.2020 г.)
- World Health Organization. Clinical guidelines for the management of patients with severe acute respiratory infections with suspected infection with a new coronavirus (2019-nCoV). Temporary recommendations. Publication Date: January 25,2020. [Electronic resource], URL: http://www.euro.who.int/__data/assets/pdf_file/0020/426206/RUS-Clinical-Management-ofNovel_CoV_Final_without-watermark.pdf?ua=1. (date of the application: 23.03.2020) [In Russian]
- Coronavirus (Covid-19). [Электронный ресурс]. URL: https:// coronavirus-monitor.ru. (дата обращения 23.03.2020 г.) Coronavirus (Covid-19). [Electronic resource], URL: https://coronavirus- monitor.ru. (date of the application: 23.03.2020) [In Russian]
- Alserehi H., Wali C., Alshukairi A., Alraddadi B. Impact of Middle East respiratory syndrome coronavirus (MERS-CoV) on pregnancy and perinatal outcome. BMC Infect Dis. 2016; 16:105-108.
- Bassett! M. The Novel Chinese Coronavirus (2019-nCoV) Infections: challenges for fighting the storm, https://doi.org/10.1111/eci.13209 URL: https://onlinelibrary.wiley.com/doi/abs/10.1111/eci.13209
- Cu J., Han B., Jian Wang J. COVID-19: Gastrointestinal manifestations and potential fecal-oral transmission. 2020. https://doi.Org/10.1053/j.gastro.2020.02.054
- Cao B., Wang Y., Wen D. et al. A Trial of Lopinavir-Ritonavir in Adults Hospitalized with Severe Covid-19. New England Jurnal Medicine. 2020; DOI: 10.1056/NEJMoa2001282.
- Zhang L., Lin D., Sun X. et al. Crystal structure of SARS-CoV-2 main protease provides a basis for design of improved «-ketoamide inhibitors. Science. 2020. doi. 10.1126/science.abb3405.
- Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека. О новой коронавирусной инфекции. [Электронный ресурс]. URL: https://rospotrebnadzor.ru/region/korono_virus/punkt.php. (дата обращения 23.03.2020 г.) Federal Service for Supervision of Consumer Rights Protection and Human Well-Being. About a new coronavirus infection. [Electronic resource], URL: https://rospotrebnadzor.ru/region/korono_virus/punkt.php. (date of the application: 23.03.2020) [In Russian]





