Cахарный диабет как экономическая проблема в Российской Федерации


Published: Jan. 1, 2016
Latest article update: Nov. 25, 2022
Abstract
Сахарный диабет (СД) и его осложнения являются одной из ведущих причин инвалидизации и смертности населения, в том числе трудоспособного возраста. По данным исследователей, во всем мире на СД затрачивается порядка 12% общего бюджета здравоохранения.
Цель.
Оценка на основании данных эпидемиологического исследования в Российской Федерации общих затрат, обусловленных СД, в расчете на 1 пациента и изучение факторов, их определяющих.
Материалы и методы.
Затраты на пациента с СД в год рассчитывались как сумма прямых медицинских затрат (амбулаторная помощь/посещение специалистов, стационарная помощь, скорая медицинская помощь, лекарственная терапия на этапе амбулаторного лечения), прямых немедицинских затрат (выплаты пособий в связи с временной утратой трудоспособности и выплаты пенсий по инвалидности), а также потерь валового внутреннего продукта (ВВП) в связи с временной утратой трудоспособности (непрямые затраты). Затраты на лекарственные препараты рассчитывались на основании цен, зарегистрированных в перечне жизненно необходимых и важнейших лекарственных препаратов. Затраты на медицинскую помощь были определены на основании нормативов финансирования, утвержденных в рамках Программы государственных гарантий в 2014 г. Прямые немедицинские затраты рассчитывались на основании данных, опубликованных Пенсионным фондом РФ и Фондом социального страхования; расчет недополученного ВВП основывался на данных Госкомстата.
Результаты.
Средние годовые затраты на пациента с CД 1 типа (СД1) составили 81,1 тыс. руб., а на пациента с CД 2 типа (СД2) – 70,8 тыс. руб. Хотя большинство пациентов с СД2 были старше 60 лет, почти 25% экономического бремени составили немедицинские и непрямые затраты: при СД1 на эти затраты пришлось 35% бремени. Показано, что структура медицинских затрат зависит от типа СД: при СД1 основную часть составили затраты, обусловленные лечением СД, при СД2 половина медицинских затрат была связана с лечением СД, а другая половина – с лечением осложнений СД. Затраты на медикаменты составили 69% медицинских затрат при СД1, а затраты на госпитализации – 22%. При СД2 доля затрат на оказание стационарной помощи (43%) была практически равна доле затрат на лекарственную терапию (46%). Средние затраты на пациентов с СД при наличии осложнений превосходили затраты на пациентов при отсутствии таковых; так, в случае СД2 наличие осложнений приводило к трехкратному увеличению медицинских затрат. Средние затраты на пациентов с СД, не достигающих целевых показателей HbА1с, были выше, чем на пациентов с адекватным контролем уровня глюкозы в крови вне зависимости от возраста или наличия осложнений. По данным регрессионного анализа, ведущими прогностическими факторами роста медицинских затрат при СД было число госпитализаций, наличие у пациента осложнений и использование инсулинотерапии. Также было показано, что средние медицинские затраты на пациента с СД2, получающего инсулин, при отсутствии осложнений составили 38,5 тыс. руб., тогда как затраты на пациента, получающего другую сахароснижающую терапию и имеющего осложнения, – 37,0 тыс. руб.
Заключение.
Затраты на пациентов с осложнениями СД значительно превосходят затраты на пациентов без осложнений. Таким образом, ключевым моментом, обеспечивающим контроль над экономическим бременем СД и сдерживание его роста, является замедление и предотвращение развития осложнений, что может быть достигнуто путем своевременной диагностики СД и адекватной сахароснижающей терапии.
Keywords
Сахарный диабет, определяющие рост затрат, экономическое бремя, факторы
Профилактика и лечение сахарного диабета (СД) являются одной из важнейших проблем, стоящих перед системами здравоохранения во всем мире. По оценкам Международной федерации диабета (International Diabetes Federation, IDF), в 2014 г. во всем мире проживали более 387 млн человек, страдающих от СД, и из них только половина знала о своем диагнозе, а для 4,9 млн человек это заболевание стало причиной смерти. Так как распространенность СД продолжает расти, ожидается, что к 2035 г. число больных может достигнуть 592 млн человек [1].
По данным Государственного регистра больных сахарным диабетом в Российской Федерации, на 01.01.2015 г. было зарегистрировано 4,094 млн человек с диагнозом «сахарный диабет» [2]. Однако ряд клинико-эпидемиологических исследований, проводившихся в России, показал, что реальная распространенность СД может превышать зарегистрированную в 2–3 раза [3]. По оценкам IDF, в России проживают более 6,76 млн больных СД в возрасте от 20 до 79 лет (в трудоспособном возрасте около 50%), при этом 2,3 млн человек не подозревают о своем диагнозе [1].
СД является также одним из наиболее ресурсоемких заболеваний, при этом значительный рост расходов на лечение обусловлен осложнениями, частота которых выше у больных с неконтролируемым СД [4, 5]. В исследовании, проведенном в США, было показано, что в течение 20 лет у больных СД2 частота развития инфаркта миокарда снизилась на 67,8%, инсульта – на 52,7%, а ампутаций – на 51,4%, что значительно превышает результаты для популяции без СД, где эти показатели составили 31,2%, 5,5% и 12,9% соответственно. Эти результаты отражают, по-видимому, значительные улучшения, произошедшие в процессе оказания помощи пациентам с СД, в том числе усилие контроля за уровнем глюкозы в крови [7]. Изменение подходов к лечению СД повлекло за собой последующее изменение затрат. Так, потребление аналогов инсулина в США выросло в несколько раз, а применение человеческих рекомбинантных инсулинов зеркально снизилось. Безусловно, расходы на такое лечение увеличились в среднем в 1,8–2 раза [6].
Важную роль в оценке расходования ресурсов здравоохранения играют эпидемиологические исследования, в ходе которых определяются основные показатели реальной врачебной практики – вид и кратность медицинской помощи, объем лекарственного обеспечения, динамика осложнений и исходов заболевания. Для изучения СД в таком аспекте за последние годы выполнены многочисленные исследования. Одним из масштабных являетсяInternational Diabetes Management Practices Study (IDMPS), спонсор «Санофи» (Франция). Согласно обобщенным данным по кластеру из 18 стран, куда вошли, в частности, Россия, Казахстан, Украина, Грузия, Узбекистан, Индия, страны Ближнего Востока (всего 8156 пациентов), количество посещений эндокринолога больным колеблется от 2,6–11,8 в год, в то же время индекс посещения врачей других специальностей, в первую очередь кардиолога, высок и составляет 2,5–6,5 в год на 1 больного [8]. Большинство больных получают антигипертензивные препараты (62–82%), гиполипидемическая фармакотерапия назначается в 39–70% случаев. При этом макрососудистые осложнения в регионе Евразия встречаются у каждого второго больного, в этом же регионе наименьшее число больных компенсировано (только 21%, для сравнения в странах Ближнего Востока – 37%). Эти данные могут свидетельствовать о неблагополучной ситуации с сердечно-сосудистыми осложнениями СД2 и могут лишний раз свидетельствовать об определенной взаимосвязи некомпенсированного СД2 с макрососудистыми его осложнениями.
В нашей стране много сделано и делается для повышения качества лечения и контроля СД обоих типов. Перечислять все не имеет смысла, успехи в этом направлении, безусловно, есть. Тем не менее, проблемой остается четкое взаимодействие врачей различных специальностей при выявлении ишемической болезни сердца (ИБС), инсульта, облитерирующего атеросклероза сосудов нижних конечностей и нарушений функций почек, поскольку часто эти заболевания рассматриваются по отдельности, без фокуса на выявление нарушений углеводного обмена. Еще одной проблемой можно признать встречающееся нежелание финансирования современного, правда сказать, недешевого лечения, поскольку экономическая отдача от него вследствие уменьшения числа осложнений ожидается в перспективе.
И наконец последнее, нельзя при практически пандемии СД2 руководствоваться принципом «дорого – дешево» применительно к диагностике и лечению этого заболевания. Непременным условием понимания того, где и как следует распределять ресурсы здравоохранения, является оценка экономической нагрузки, так называемого бремени болезни. Этот метод позволяет определить усредненные затраты, обусловленные заболеванием, а также способствует идентификации основных факторов, определяющих расходы. К сожалению, этот метод отражает только врачебную практику, а не степень следования специалистами клиническим рекомендациям и стандартам оказания медицинской помощи [9]. Он также не может впрямую определить эффективность того или иного подхода к лечению, что устанавливается в клинических исследованиях. Тем не менее, знание общей картины расходов исключительно важно для последующего формирования стратегии бюджетирования лечения и профилактики.
ЦЕЛЬ
Целью настоящего анализа на основе российской выборки исследования IDMPS было определение общих затрат, обусловленных СД, в Российской Федерации в расчете на одного пациента и изучение факторов, их определяющих.
МАТЕРИАЛЫ И МЕТОДЫ
Общий подход к оценке затрат, обусловленных СД
Общие затраты определялись как совокупность прямых медицинских и немедицинских затрат, а также затрат, обусловленных нетрудоспособностью вследствие СД. При этом определялись расходы со стороны государства в расчете на одного больного СД.
Прямыми медицинскими считали затраты на лечение СД и его осложнений, а также профилактику осложнений СД, т.е. затраты на лекарственную терапию, медицинские изделия и оказание медицинской помощи.
Было принято допущение, что все расходы на лекарственное обеспечение и медицинские изделия покрываются за счет государственного финансирования в рамках льготного лекарственного обеспечения в амбулаторных условиях. Затраты на медицинскую помощь (амбулаторные посещения, госпитализации, вызовы скорой медицинской помощи (СМП)) определялись исходя из программы Государственных гарантий бесплатного оказания медицинской помощи.
Прямые немедицинские затраты рассчитывались как сумма затрат на выплату пенсий по инвалидности и пособий по больничным листам в связи с СД и его осложнениями.
Затраты, обусловленные утратой производительности, были рассчитаны как ущерб для внутреннего валового продукта (ВВП) вследствие временной утраты трудоспособности.
Определение объема потребленных ресурсов
Основная использованная для настоящего анализа информация об объеме потребления ресурсов в рамках оказания медицинской и социальной помощи пациентам с СД в Российской Федерации была собрана в первом квартале 2012 г. при проведении многоцентрового эпидемиологического исследования по изучению реальной практики оказания медицинской помощи при СД (International Diabetes Management Practices Study, IDMPS), организованного при поддержке компании «Санофи» (Франция).
В исследовании отобранными врачами-исследователями заполнялись специально разработанные формы на первых 10 взрослых пациентов с СД2, а также на первых 5 взрослых пациентов с СД1, пришедших к ним на прием во время 2-недельного периода включения в кросс-секционное исследование. Обязательным условием включения в исследование было подписание формы информированного согласия. Критериями исключения было одновременное участие в другом исследовании и временное использование инсулина в момент проведения сбора данных (гестационный диабет, хирургическое вмешательство, рак поджелудочной железы и т.п.). Врачи-исследователи отбирались на основании стратифицированной выборки. Стратификация основывалась на специальности врача, так как в исследовании могли принять участие только врачи, которые ведут пациентов с СД и имеют опыт лечения инсулином (определение начальной дозы и титрование).
Данные о потреблении ресурсов (визиты к врачам, госпитализации и т.д.) в исследовании в основном были собраны для периода в течение 3 месяцев, предшествовавших заполнению формы.
Эпидемиологические данные были собраны в 54 центрах Российской Федерации в 18 городах, имеющих различное географическое положение, для обеспечения получения однородных результатов. Для целей экономического анализа проведение Этической экспертизы не требовалось. Все персональные данные, полученные в ходе IDMPS, были обезличены, в результате чего экономические расчеты проведены на материале, не потребовавшем соблюдения правил сохранения персональной информации.
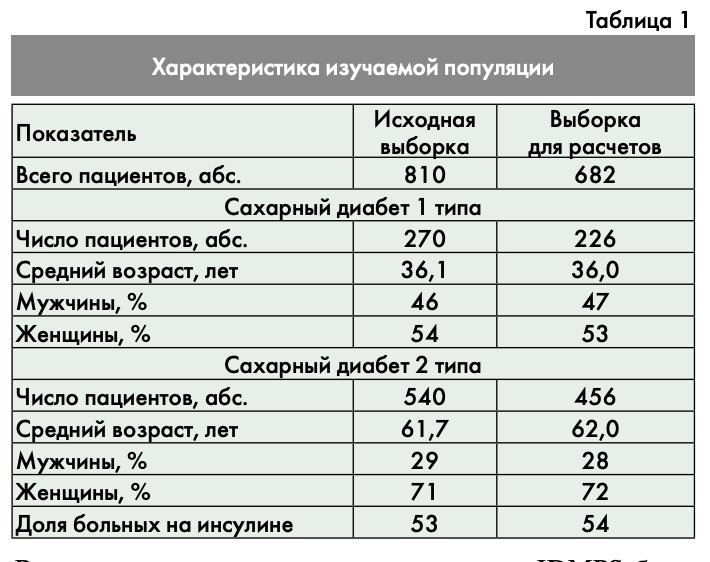
Всего в выборке имелись сведения о 810 пациентах, но в экономический анализ были включены те из них, о которых имелся полный набор информации о потреблении ресурсов. В результате размер выборки сократился до 682 пациентов без существенного изменения ее общих характеристик (табл. 1).
Затраты на лекарственную терапию
Затраты на лекарственный препарат (международное непатентованное наименование, МНН) у пациента, его получавшего, рассчитывались как произведение цены 1 мг препарата на среднесуточную дозу и на период расчета.
Перечень лекарственных препаратов (МНН), которые получал конкретный больной, определялся на основании данных IDMPS. В случае если в IDMPS были собраны данные по использованию группы препаратов (например, селективных бета-адреноблокаторов или ингибиторов АПФ), конкретные МНН, входящие в данную группу, определялись на основании стандарта оказания первичной медико-санитарной помощи при инсулиннезависимом СД. Средние суточные дозы всех лекарственных препаратов, кроме инсулинов (о которых имелись конкретные сведения о дозировках), также определялись на основании данного стандарта [10].
Цена за 1 мг препарата (МНН) определялась как медиана цены 1 мг для всех торговых наименований и вариантов их упаковки, включенных в Государственный реестр предельных отпускных цен препаратов Перечня жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП) [11]. К зарегистрированной цене за 1 мг добавлялись установленные торговые надбавки в г. Москве и НДС [12]. В расчет затрат на лекарственную терапию были включены только препараты, входящие в ЖНВЛП, за исключением агонистов рецепторов глюкагоноподобного пептида, для которых цена определялась на основании данных о государственных закупках.
В случае если в IDMPS были собраны данные по использованию у пациентов группы препаратов, стоимость их суточной дозы рассчитывалась как среднее значение стоимости суточных доз МНН, входящих в эту группу.
Затраты на медицинскую помощь
Затраты на оказание медицинской помощи рассчитывались как число случаев оказания соответствующего вида медицинской помощи (число посещений, госпитализаций и вызовов скорой медицинской помощи (СМП)), умноженное на норматив финансирования, утвержденный в программе Государственных гарантий оказания бесплатной медицинской помощи населению Российской Федерации на 2014 г. [12]. Стоимость одного амбулаторного посещения составила 318,4 руб., одного вызова СМП – 1507,4 руб.
Для расчета затрат на стационарную помощь были использованы соответствующие коэффициенты для базовой стоимости госпитализации (19 186,2 руб.) в зависимости от ее причины, предусмотренные внедряемой на настоящий момент системой оплаты по клинико-статистическим группам [13] (табл. 2).
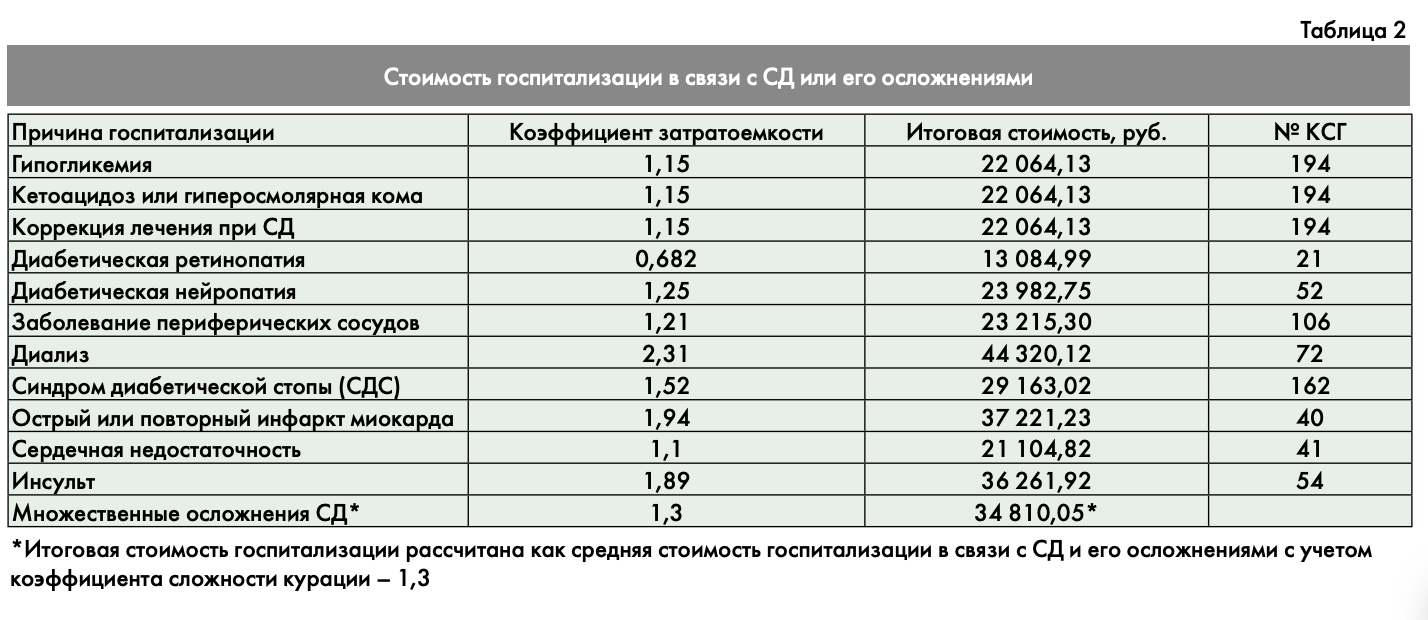
Прямые немедицинские затраты
Прямые немедицинские затраты были рассчитаны как сумма затрат на выплату пособий по временной утрате трудоспособности и пенсий по инвалидности в течение периода расчета затрат. Данные о наличии инвалидности в связи с СД и о числе дней временной нетрудоспособности были собраны в рамках IDMPS.
Величина месячной пенсии по инвалидности была рассчитана на основании данных о среднем размере трудовой пенсии по инвалидности в 2013 г. по данным Пенсионного фонда РФ – 6624 руб. [14]. При расчетах также была учтена индексация трудовых пенсий в 2014 году – на 6,5% в феврале и 1,7% в апреле [15]. В результате средний размер месячной трудовой пенсии по инвалидности, использованный для расчетов, составил 7108,63 руб.
Затраты на оплату временной нетрудоспособности были рассчитаны на основе данных Фонда социального страхования Российской Федерации (отношение затрат в связи с оплатой временной нетрудоспособности к числу оплаченных дней) [16]. В ходе расчетов был использован поправочный коэффициент, рассчитанный как отношение величины среднемесячной номинальной заработной платы в 2014 г. к 2011 г. по данным Госкомстата [17], в результате средняя выплата за день временной нетрудоспособности для расчетов составила 586,9 руб.
Затраты, обусловленные утратой производительности
В настоящем анализе для оценки затрат, обусловленных утратой производительности, или непрямых затрат учитывались только дни, подтвержденные листком нетрудоспособности. Ущерб ВВП за один день временной нетрудоспособности рассчитан как отношение ВВП России в 2014 г. к общей численности населения, занятого в экономике, по данным Госкомстата к числу календарных дней в году, что составило 2736,14 руб. [18].
Анализ затрат
Анализ различных видов затрат проводился путем расчета средних величин для выделенных групп пациентов и их сравнения между собой. Так как традиционно планирование затрат и отчетность по ним осуществляется на год, для облегчения восприятия полученные средние величины для исходного периода (3 месяца по данным IDMPS) экстраполировались на календарный год.
Были выделены затраты, обусловленные СД: затраты на сахароснижающую терапию (пероральную и инъекционную), амбулаторные посещения эндокринологов, госпитализации в связи с лечением СД. К затратам, обусловленным осложнениями СД, были отнесены затраты на фармакотерапию в связи с лечением и профилактикой сердечно-сосудистых осложнений, посещение врачей иных специальностей, СМП и госпитализации в связи с лечением осложнений СД.
Для проведения анализа и сравнения затрат группы пациентов выделялись по следующим критериям и их комбинациям:
- тип диабета;
- возраст;
- наличие осложнений (для удобства проведения последующего анализа осложнения были традиционно сгруппированы в зависимости от уровня поражения сосудов: микроваскулярные (поражения сосудов сетчатки, почек и нейропатия) и макроваскулярные (поражение сосудов сердца, головного мозга и периферических артерий);
- уровень HbA1c и достижение его целевого значения;
- используемая сахароснижающая терапия.
В анализ включались только те пациенты, для которых были известны все значения по вышеприведенным критериям, в связи с чем число пациентов в различных выборках (комбинациях признаков) может отличаться.
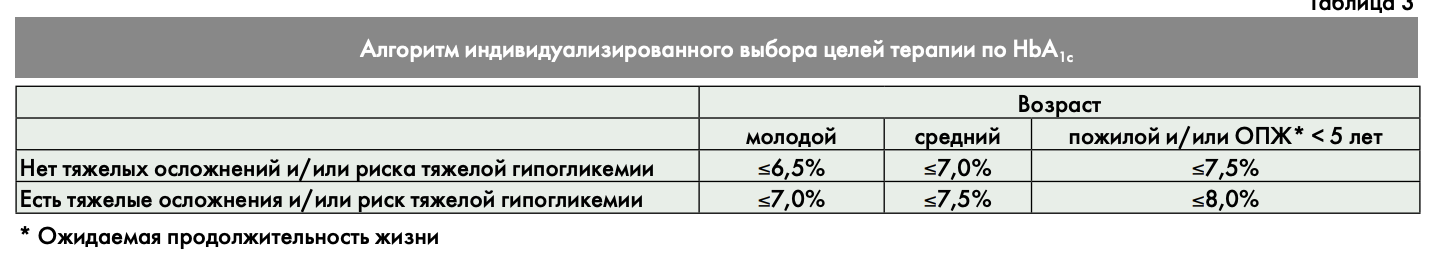
Целевые значения HbA1c для каждого пациента определялись индивидуально, руководствуясь «Алгоритмами специализированной медицинской помощи больным сахарным диабетом» и «Консенсусом совета экспертов Российской ассоциации эндокринологов (РАЭ) по инициации и интенсификации сахароснижающей терапии сахарного диабета 2 типа» [19, 20] (табл. 3).
РЕЗУЛЬТАТЫ
Размер и структура затрат на пациента с СД
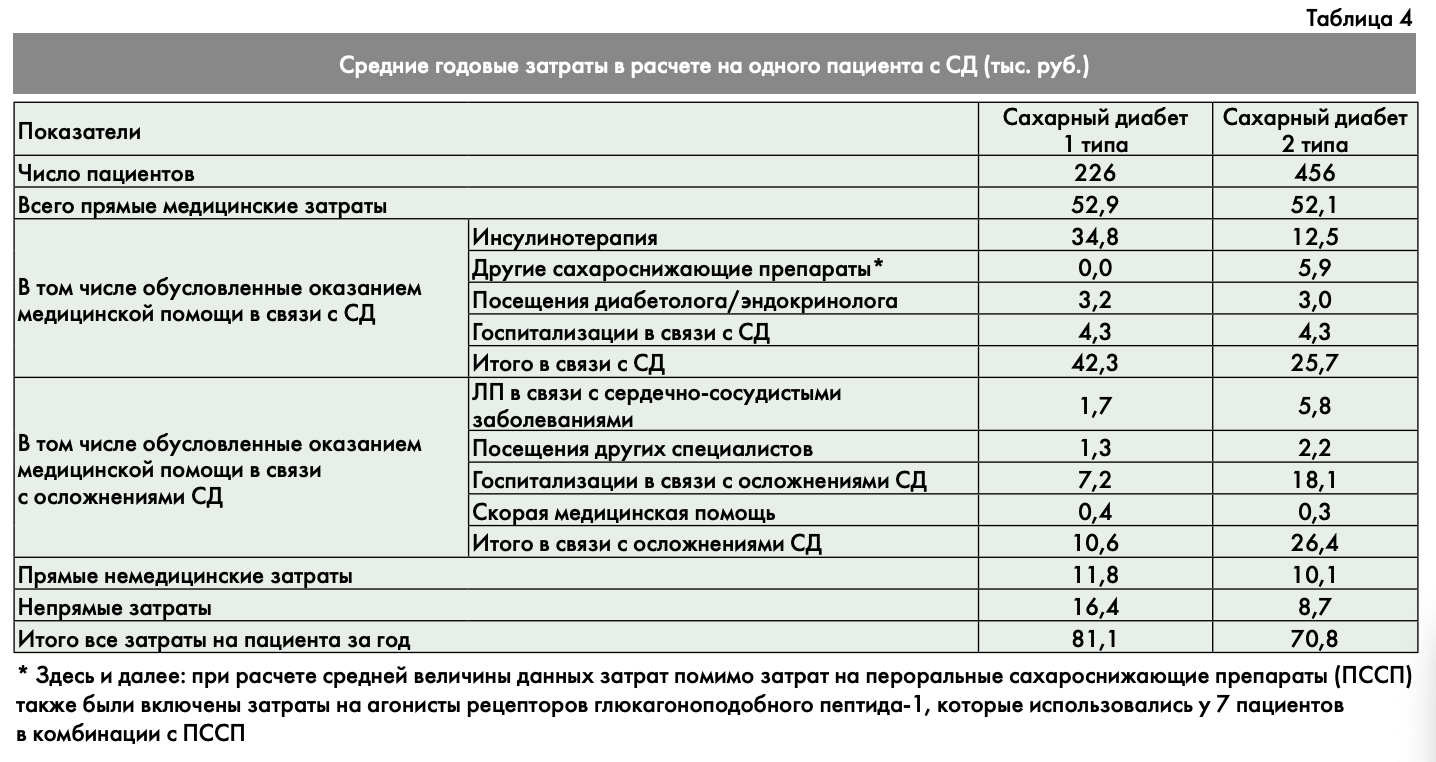
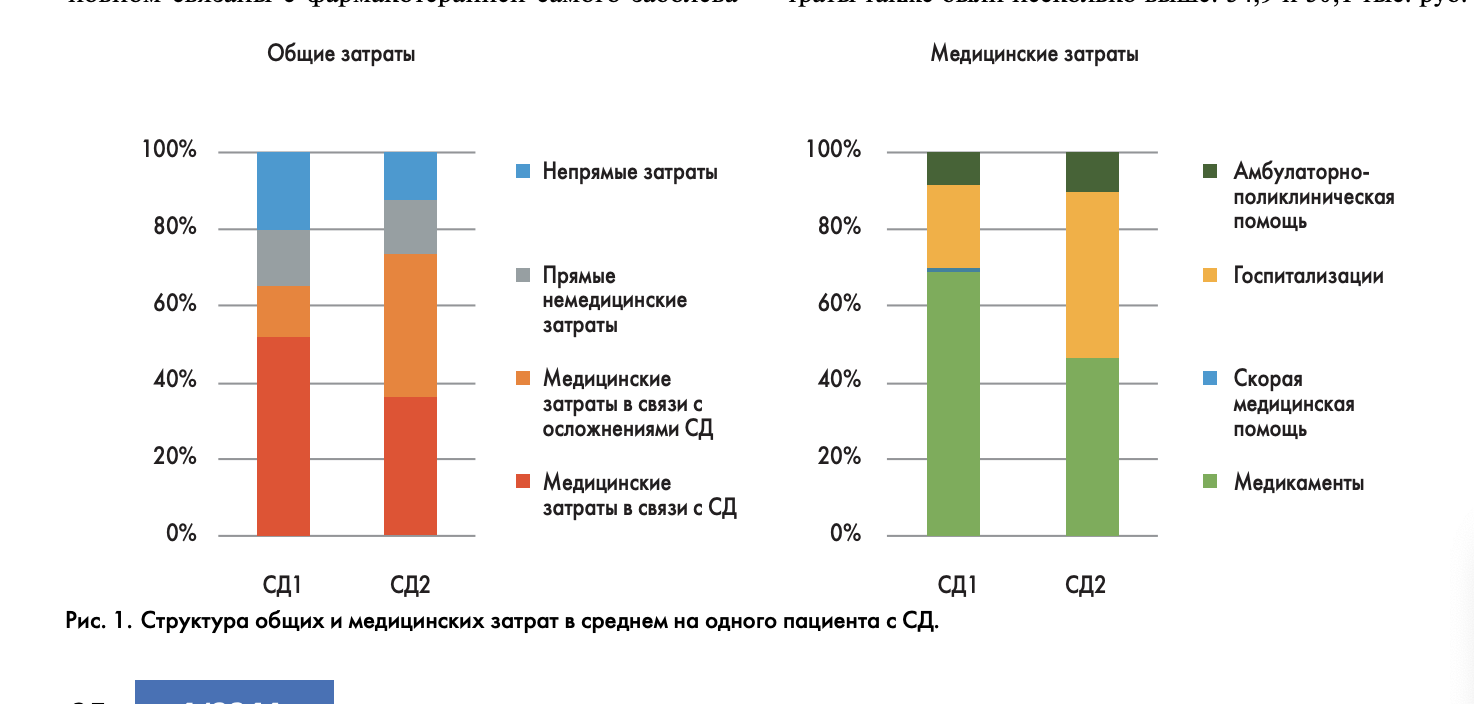
Средние годовые затраты в расчете на 1 пациента с СД1 составили 81,1 тыс. руб., на пациента с СД2 – 70,8 тыс. руб. (табл. 4). Доля прямых немедицинских и непрямых затрат была выше у пациентов с СД1 – 35% по сравнению с 25% для пациентов с СД2, что, очевидно, связано с более молодым (трудоспособным) возрастом и большей занятостью в экономике этой группы пациентов. Медицинские затраты, составлявшие основную часть экономического бремени, были одинаковы для обоих типов заболевания. Однако при СД1 они были в основном связаны с оказанием помощи в связи с основным заболеванием, в то время как при СД2 затраты, обусловленные непосредственно СД, были сравнимы с затратами, связанными с осложнениями СД. При анализе структуры медицинских затрат обращает на себя внимание, что при СД1 69% затрат обусловлено лекарственной терапией. При СД2 затраты на фармакотерапию составили 46%, и практически такую же долю составили затраты на госпитализации (рис. 1).
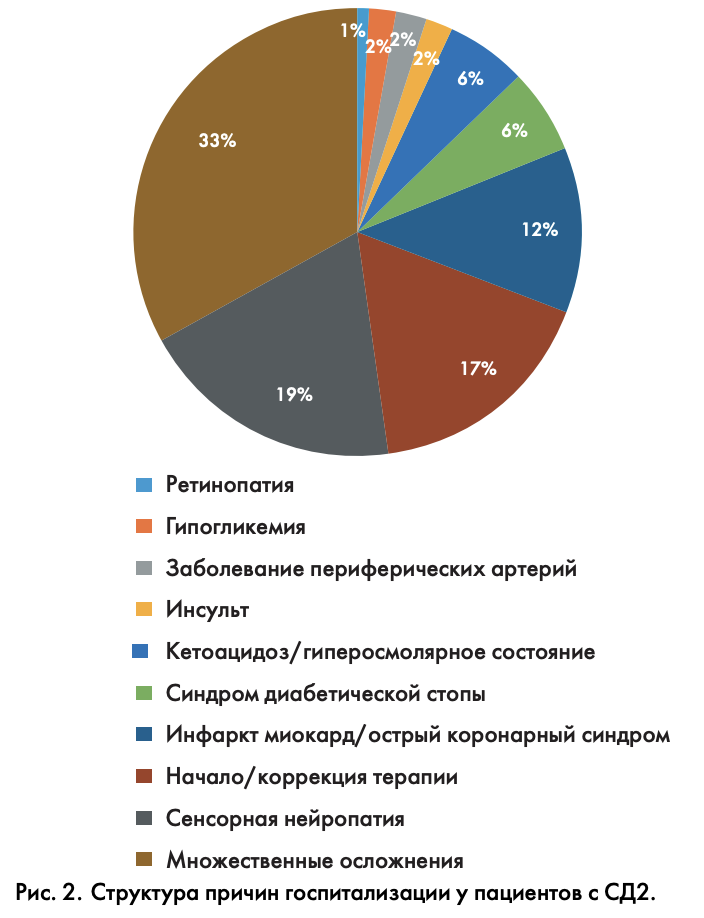
Следует отметить, что подавляющее большинство госпитализаций у пациентов с СД2 было обусловлено осложнениями СД, более того, в 33% случаев необходимость стационарного лечения возникла из-за наличия множественных осложнений СД, в числе которых были как макро-, так и микрососудистые (рис. 2).
Таким образом, усредненные расходы для СД1 в основном связаны с фармакотерапией самого заболевания, в то время как для СД2 значительная доля затрат, практически равная затратам на лекарственную терапию, связана с наличием осложнений СД, что предполагает возможность сокращения расходов за счет профилактики этих осложнений (или снижения риска их возникновения).
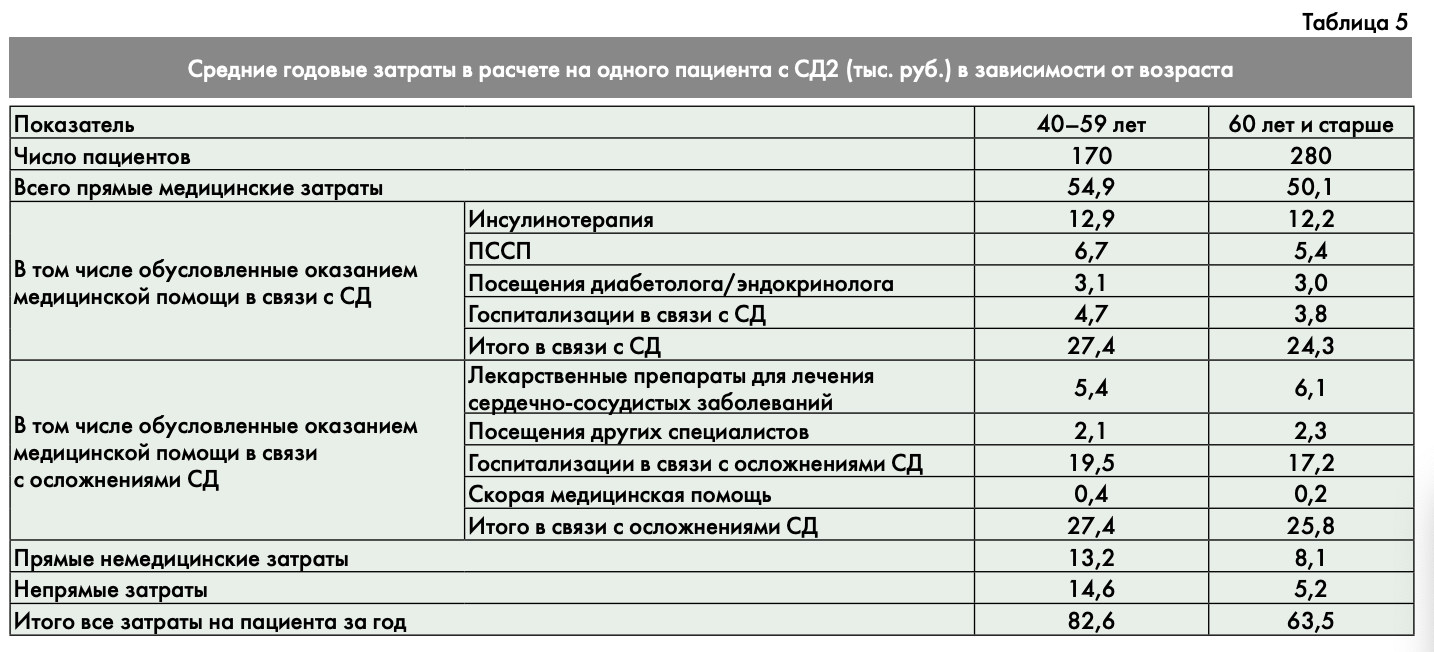
Средние годовые затраты на пациента более молодой возрастной группы составили 82,6 тыс. руб. по сравнению с 63,5 тыс. руб. на пациента 60 лет и старше (табл. 5). В основном разница возникала за счет немедицинских и непрямых затрат, что связано с большим числом работающих среди более молодых пациентов, а, следовательно, с временной нетрудоспособностью. Медицинские затраты также были несколько выше: 54,9 и 50,1 тыс. руб. соответственно. Вместе с тем, практически одинаковая стоимость инсулинотерапии позволяет предположить, что в разных возрастных группах она может быть одинакова и, возможно, недостаточна для более молодого контингента. Косвенными свидетельствами этого заключения являются большие расходы на ПССП и на госпитализации в связи с СД, что отражает недостаточность фармакотерапии. Возможно, перераспределение ресурсов в этой группе должно быть сделано в сторону инсулинотерапии.
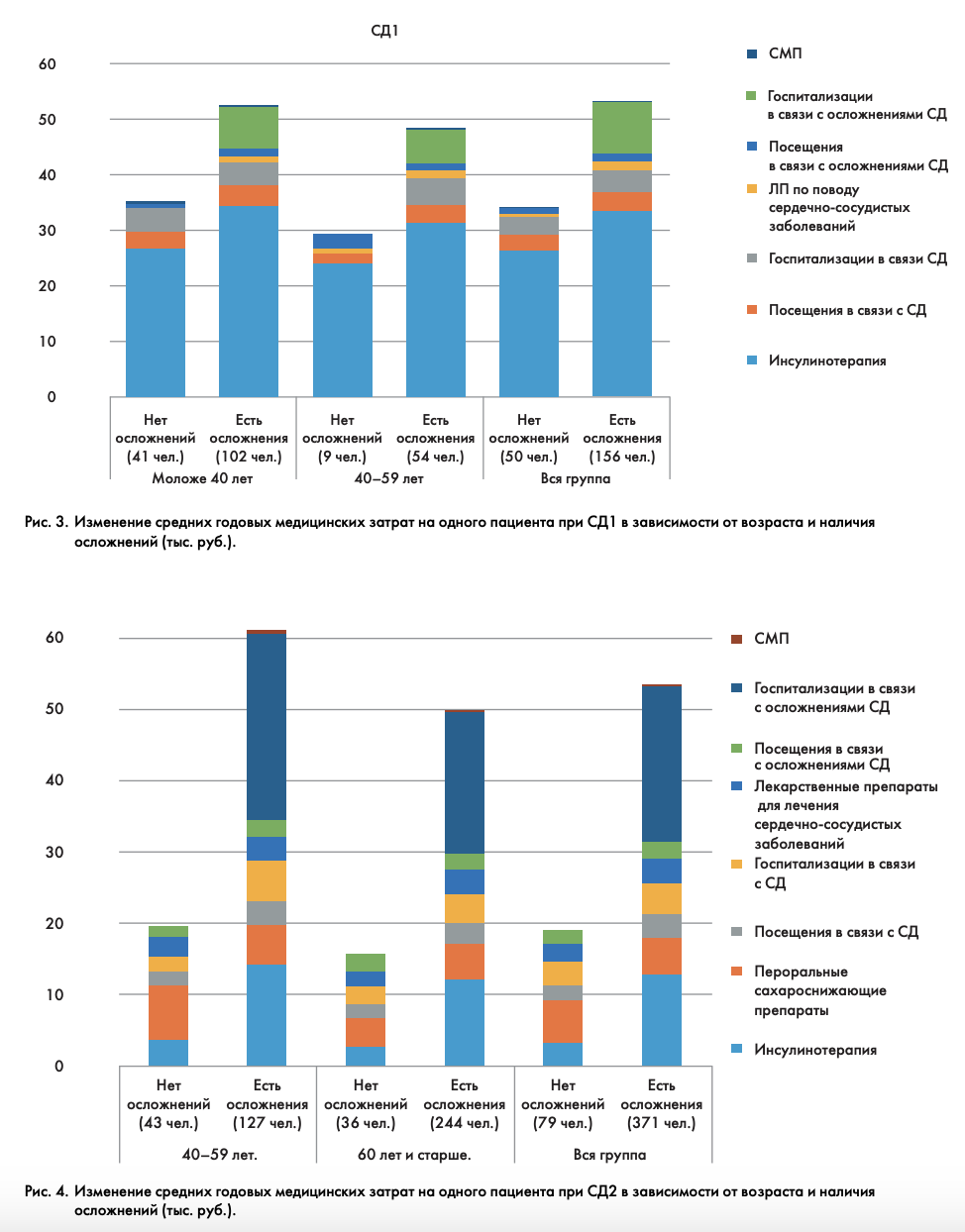
Затраты в зависимости от наличия осложнений СД
Вне зависимости от возраста больных средние медицинские затраты в случае наличия осложнений СД превышали таковые в группе пациентов без осложнений. Наибольшие различия выявлены для СД2: средние затраты на пациента с осложнениями были в три раза выше в сравнении с таковыми у больного без осложнений (рис. 3–4).
Самые высокие средние годовые медицинские затраты наблюдались в случае, если у пациента имелись и микро-, и макроваскулярные осложнения – 65,0 тыс. руб. при СД1, 68,6 тыс.руб. при СД2.
Были отмечены существенные различия структур популяций пациентов с СД1 и СД2 по наличию и типу осложнений: у 64% пациентов с СД1 были зафиксированы только микроваскулярные осложнения, а наличие обоих вариантов осложнений – только у 14%. При СД2 одновременно микро- и макроваскулярные осложнения имелись у 39% пациентов, а только микроваскулярные – у 41%. Следует отметить, что среди пациентов с СД2, у которых диагноз был поставлен в течение года, предшествующего проведению опроса, доля пациентов с осложнениями составляла 48%, при этом у 10% уже имелись и макро-, и микроваскулярные осложнения.
Таким образом, на ведение больных с осложнениями СД тратится значительно больше средств, чем на пациентов без осложнений.
Затраты в зависимости от уровня гликированного гемоглобина
В анализ были включены только пациенты с определенным в ходе IDMPS уровнем HbA1c, всего 217 человек с СД1 и 392 человека с СД2. Для СД2 был выявлен экспоненциальный рост медицинских затрат пропорционально уровню HbA1c: от 31,6 тыс. руб. при уровне HbA1c менее 6,5% до 105,6 тыс. руб. при уровне более 10,5% (рис. 5). Для СД1 подобной прямой зависимости не наблюдалось, однако тенденция была схожей.
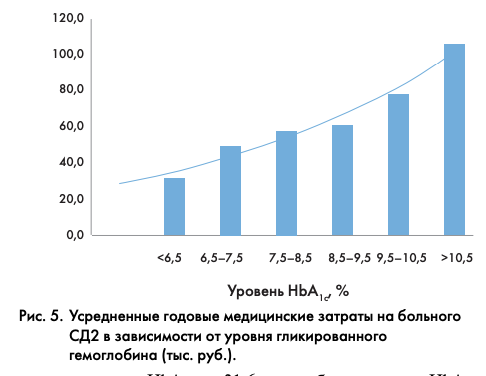
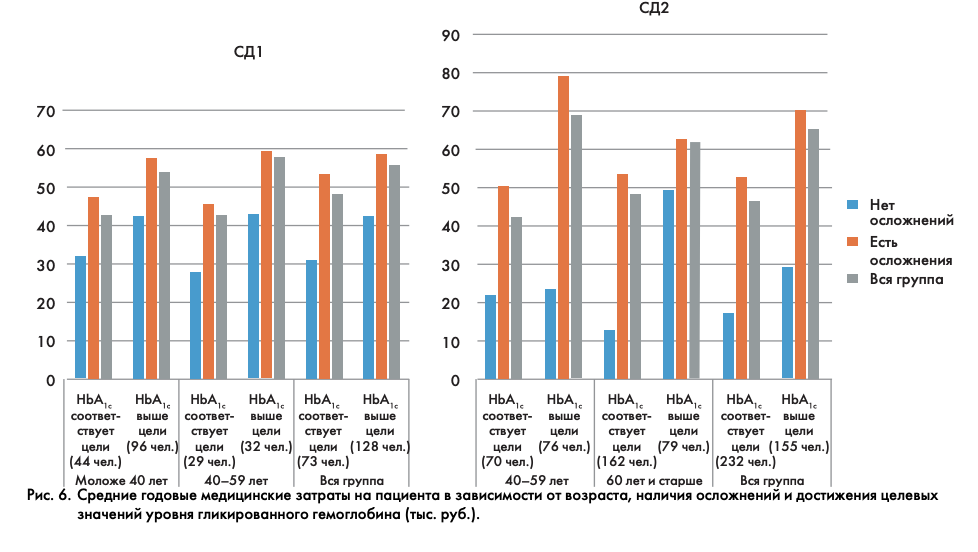
Соответственно, средние медицинские затраты для пациента, не достигающего целевых показателей HbA1c, были выше таковых для пациента с целевым уровнем HbA1c вне зависимости от типа СД. Эта тенденция оставалась неизменной при стратификации групп как по возрасту, так и по наличию осложнений (рис. 6).
Затраты на больных СД, имеющих осложнения, были всегда выше, независимо от того, компенсирован ли СД или нет, что еще раз указало на значимость наличия осложнений СД как фактора, оказывающего определяющее влияние на расходы. Обращают на себя внимание значительно более высокие затраты на пациентов при отсутствии компенсации и наличии осложнений в трудоспособной группе больных СД2, в то время как у пожилых разница в расходах менее выражена.
Данные результаты позволяют предположить, что снижение расходов здравоохранения может быть достигнуто за счет раннего, еще в трудоспособном возрасте, начала активной фармакотерапии, направленной на предупреждение возникновения осложнений, включающей в себя эффективный контроль СД, контроль АД и уровня липидов, саногенетические и другие известные мероприятия.
Затраты в зависимости от используемой сахароснижающей терапии при СД2
Затраты на пациентов, получающих инсулин и аналоги инсулина (монотерапия или в комбинации с ПССП), были выше, чем в группе пациентов, не получающих инсулин. Обращает на себя внимание то, что превышение затрат происходило не только за счет затрат, обусловленных лечением СД, т.е., фактически, дополнительных затрат на инсулин, но и за счет затрат на лечение осложнений СД, в том числе госпитализаций (табл. 6).
Таблица 6. Структура годовых медицинских затрат на пациента с СД2 в зависимости от используемой сахароснижающей терапии (тыс. руб.)
Вид затрат | Только инсулин | Инсулин и другие ПССП | Другие ССП |
Прямые медицинские, всего | 67,9 | 61,4 | 27,7 |
в т.ч. в связи с СД | 34,5 | 31,0 | 13,3 |
в связи с осложнениями СД | 33,4 | 30,3 | 14,4 |
Для подтверждения этого предположения была проанализирована частота осложнений, обусловленных СД, у пациентов в зависимости от сахароснижающей терапии и давности постановки диагноза «сахарный диабет». Было установлено, что среди получающих инсулинотерапию (монотерапия или в комбинации с другими ПССП) доля пациентов с осложнениями СД была выше, чем в группе, где не использовалась инсулинотерапия, вне зависимости от давности постановки диагноза СД. При этом в данной группе наблюдался рост частоты осложнений пропорционально давности диагноза, в то время как в группе на инсулинотерапии она оставалась примерно одинаковой (рис. 7).
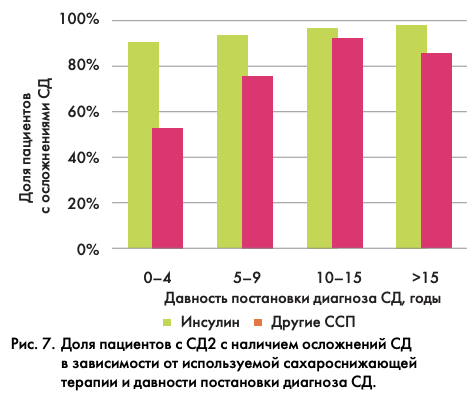
Эти результаты в сочетании с данными о том, что в изучаемой популяции частота осложнений у пациентов, получающих инсулин менее 1 года, в среднем составила 92%, позволяют предположить, что инсулинотерапия назначалась пациентам со значительным опозданием, после длительного периода неконтролируемой гипергликемии, в результате которой развились осложнения СД. Средняя длительность с момента постановки диагноза СД2 до начала инсулинотерапии составила 7,7 лет.
При выделении группы по виду сахароснижающей терапии по наличию осложнений и возрасту выявлено, что годовые медицинские затраты на пациентов без осложнений, получающих инсулин, были практически равны затратам на пациентов, получающих другие ПССП при наличии осложнений СД, а в группе 40–59 лет были даже ниже. Обнаруженный факт подтверждает, что основные затраты на СД лежат не в плоскости стоимостей лекарств, а в тратах на лечение осложнений СД. В группе 60 лет и старше затраты на получающих инсулин и не имеющих осложнений СД2 были выше затрат в группе ПССП при наличии осложнений СД, но они были связаны в основном с госпитализацией для начала или коррекции сахароснижающей терапии (рис. 8).
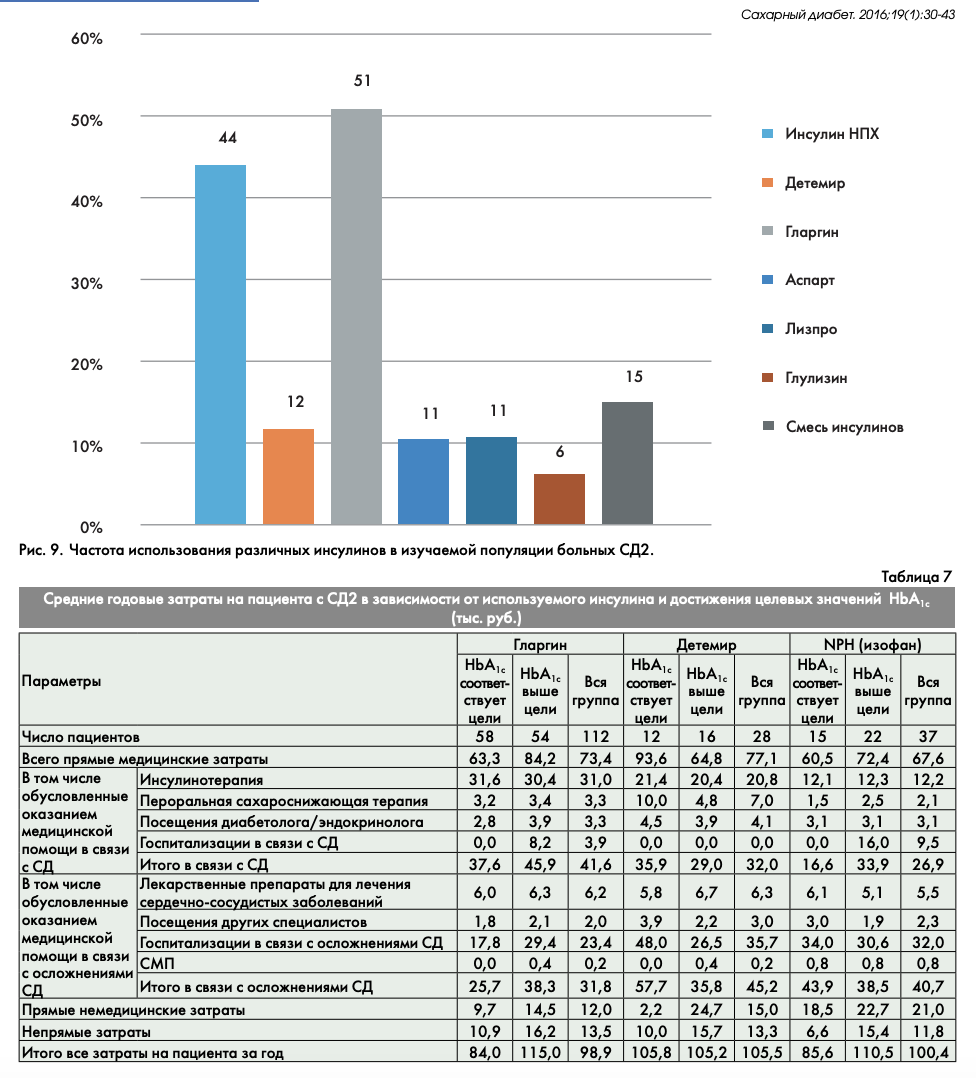
В завершение был проведен анализ затрат в зависимости от используемого инсулина или аналога инсулина при СД2. Чаще других врачами назначался инсулин гларгин (51% всех назначений инсулина), на втором месте был инсулин НПХ (44%) (рис. 9). В совокупности базальные аналоги инсулина назначались в 63% случаев, что отражает позитивный результат внедрения в нашей стране современных эффективных средств контроля СД.
Поскольку исходный дизайн исследования не предусматривал формирования однородных групп пациентов в зависимости от получаемого инсулина для последующего сравнения, его результаты могут быть использованы только для определения тенденций для последующего подробного изучения на базе прямых исследований. Самые высокие средние годовые медицинские затраты были в группе получавших детемир, где 43% процента пациентов достигали целевых значений HbA1c. Затраты в группе гларгина были ниже за счет более низких затрат на меньшее число осложнений СД2 и расходов на другие сахароснижающие препараты, при этом у большей доли пациентов были достигнуты индивидуальные целевые уровни HbA1c – у 52% (табл. 7), что совпадает с данными российских наблюдательных исследований [21].
Обсуждение
В результате проведенного экономического анализа реальной практики ведения СД установлено, что средние годовые затраты с учетом лечения осложнений СД составляют более 80 тыс. руб. на пациента с СД1, а на пациента с СД2 – более 70 тыс. руб. При этом различия в затратах возникли за счет больших немедицинских затрат и затрат, обусловленных утратой производительности, у более молодых пациентов c СД1.
В исследовании, оценивавшем экономические затраты, обусловленные СД, в РФ по состоянию на 2003 г. по данным Регистра больных сахарным диабетом, прямые затраты на пациента с СД1 при отсутствии осложнений составили 34,3, при СД2 – 26,0 тыс. руб. (в оригинальном исследовании затраты были представлены в долларах США ($1124 при СД1 и $853 при СД2 при отсутствии осложнений; соответственно, $2146 и $1786 при наличии осложнений), для удобства сравнения они были переведены в рубли по курсу 30,5 руб. за доллар США, что соответствует среднему обменному курсу в 2003 г.), а при наличии осложнений – 65,5 и 54,5 тыс. руб. соответственно. Но, учитывая произошедшие за этот период изменения, а также различия в методике расчетов, мы не можем напрямую сравнивать наши результаты. Кроме того, в предшествующем исследовании при оценке затрат учитывалось самостоятельное мониторирование уровня глюкозы в крови [22]. В настоящей работе, проводившейся с позиции государства, эти затраты не учитывались, так как в реальной практике их чаще всего несет сам пациент. Косвенно справедливость данного решения подтверждает то, что более 75% пациентов в изучаемой популяции IDMPS отметили, что стоимость тест-полосок является фактором, препятствующим регулярному проведению самостоятельного мониторирования уровня глюкозы в крови. Выявленные в ходе анализа основные тенденции соответствуют результатам зарубежных исследований. Так, в большинстве исследований экономического бремени СД подтверждается, что затраты на пациентов с осложнениями СД более чем в два раза превышают затраты у тех, у кого нет осложнений. Зависимость между затратами и числом и типом осложнений у пациентов с СД2 также демонстрировалась ранее [23, 24].
Выявленные различия в медицинских затратах в зависимости от уровня HbA1c и наличия осложнений соответствуют опубликованным результатам [25, 26].
Во многих исследованиях, анализировавших структуру прямых медицинских затрат, обусловленных СД, было показано, что основным фактором, определяющим их величину, является оказание медицинской помощи в стационаре [27]. В нашем исследовании затраты на стационарную помощь незначительно уступали затратам на лекарственную терапию для СД2, при СД1 они были значительно ниже. Вероятно, это отличие было связано с существующими в РФ невысокими нормативами оплаты медицинской помощи по сравнению с зарубежными странами, а также с высокой долей в выборке пациентов, получающих инсулин.
В ряде исследований было показано, что контроль уровня глюкозы в крови, а также достижение и сохранение целевого показателя HbA1c позволяют снизить тяжесть заболевания и/или предотвратить развитие осложнений, соответственно сокращая затраты [28, 29]. В силу естественного прогрессирования СД2 большинству потребуется инсулинотерапия, однако данные фармакоэпи демиологических исследований свидетельствуют о том, что переход от неэффективного предшествующего лечения на инсулин осуществляется намного позже, чем следовало бы по уровню HbA1c [30]. Данные отечественного исследования [31] также демонстрируют эту же тенденцию: в изучаемой популяции только 52% достигали целевых значений HbA1c, при этом отмечалось преимущественное назначение препаратов сульфонилмочевины и метформина и низкая частота назначения инсулина и аналогов инсулина. В то же время позднее начало инсулинотерапии может приводить к снижению возможного клинического и экономического эффекта, поскольку возникают дополнительные затраты, обусловленные как необходимостью в более интенсивной, а следовательно, более затратной инсулинотерапии, так и лечением уже возникших к моменту позднего старта осложнениями [32].
Полученные нами результаты полностью соответствуют описанной выше ситуации: средние медицинские затраты на пациентов с СД2, получающих инсулин, были выше не только за счет непосредственного увеличения затрат на сахароснижающую терапию, но и за счет более высоких затрат на осложнения СД, в том числе за счет госпитализаций по их причине. На позднее начало инсулинотерапии у них указывала средняя длительность между постановкой диагноза и началом инсулинотерапии – 7,7 лет и высокая частота осложнений у пациентов, находящихся на инсулинотерапии менее года (92%). При этом нами также было показано, что медицинские затраты на пациентов с СД2, получающих инсулинотерапию при отсутствии осложнений СД, были сравнимы с затратами на пациентов, получающих другие ПССП, при наличии у них осложнений СД. Эта закономерность указывает на вероятность компенсации дополнительных затрат на эффективную сахароснижающую терапию, если удается предотвратить или значительно отсрочить развитие осложнений СД.
Результаты настоящего анализа не могут быть основой для оценки эффективности существующей системы организации медицинской помощи больным СД или используемых методов. Для определения наиболее затратно-эффективных методов лечения и соответствующих организационных мероприятий, а также их влияния на бюджет, необходима комплексная оценка медицинских технологий с использованием методов «затратыэффективность» или «затраты-полезность». Вместе с тем, мы полагаем, что данные результаты, во-первых, позволяют выявить возможные направления последующих клинико-экономических исследований, во-вторых, могут быть использованы в них как источник экономических данных.
Заключение
1. Затраты на лечение пациентов, у которых развились осложнения СД, превосходят затраты на пациентов без осложнений, в случае СД2 затраты различаются в три раза.
2. Затраты на пациентов, не достигающих целевых значений HbA1c, выше по сравнению с теми, у которых целевой уровень был достигнут. При этом основные расходы при СД2 отмечаются в группе лиц трудоспособного возраста.
3. Полученные данные позволяют предполагать, что дополнительные расходы, необходимые для достижения целевых показателей гликемии у больных СД2 (в частности, своевременное назначение инсулинотерапии), могут быть компенсированы за счет последующего сокращения затрат на лечение тяжелых осложнений заболевания
СПИСОК ЛИТЕРАТУРЫ
- IDF Diabetes Atlas. 6th Edition. Available from: http://www.idf.org/diabetesatlas
- Дедов И.И., Шестакова М.В., Викулова О.К. Государственный регистр сахарного диабета в Российской Федерации: статус 2015 г. и перспективы развития // Сахарный диабет. - 2015. - Т. 18. - №3 - C. 5-22. [Dedov II, Shestakova MV, Vikulova OK. National register of diabetes mellitus in Russian Federation. Diabetes mellitus. 2015;18(3):5-22. (In Russ)] https://doi.org/10.14341/DM201535-22
- Сунцов Ю.И., Болотская Л.Л., Маслова О.В., и др. Эпидемиология сахарного диабета и прогноз его распространенности в Российской Федерации // Сахарный диабет. - 2011. - Т. 14. - №1 - C. 15-19. [Suntsov YI, Bolotskaya LL, Maslova OV, Kazakov IV. Epidemiology of diabetes mellitus and prognosis of its prevalence in the Russian Federation. Diabetes mellitus. 2011;14(1):15-19. (In Russ)]. https://doi.org/10.14341/2072-0351-6245
- Ng CS, Lee JYC, Toh MPHS, Ko Y. Cost-of-illness studies of diabetes mellitus: A systematic review. Diabetes Res Clin Pract. 2014;105(2):151-163. https://doi.org/10.1016/j.diabres.2014.03.020
- Seuring T, Archangelidi O, Suhrcke M. The Economic Costs of Type 2 Diabetes: A Global Systematic Review. PharmacoEconomics. 2015;33(8):811-831. https://doi.org/10.1007/s40273-015-0268-9
- Lipska KJ, Ross JS, Van Houten HK, et al. Use and Out-of-Pocket Costs of Insulin for Type 2 Diabetes Mellitus From 2000 Through 2010. JAMA. 2014;311(22):2331. https://doi.org/10.1001/jama.2014.6316
- Gregg EW, Li Y, Wang J, et al. Changes in Diabetes-Related Complications in the United States, 1990-2010. N Engl J Med. 2014;370(16):1514-1523. https://doi.org/10.1056/NEJMoa1310799
- Atanasov PK, Chan JC, Gagliardino JJ, et al. International Diabetes Management Practice Study (Idmps): Resource Use Associated With Type 2 Diabetes In Africa, Middle East, South Asia, Eurasia and Turkey. Value Health.2015;18(7):A619. https://doi.org/10.1016/j.jval.2015.09.2165
- Фармакоэкономика и фармакоэпидемиология - практика приемлемых решений / Ред. В.Б. Герасимов, А.Л. Хохлов, О.И. Карпов. - М.: Медицина, 2005. [Farmakoekonomika i farmakoepidemiologiya - praktika priemlemykhresheniy. Ed by V.B. Gerasimov, A.L. Khokhlov, O.I. Karpov. Moscow: Meditsina; 2005. (In Russ)]
- Приказ Министерства здравоохранения Российской Федерации от 28 декабря 2012 г. № 1581н «Об утверждении стандарта первичной медико-санитарной помощи при инсулиннезависимом сахарном диабете». [PrOrder of the Ministry of Health of Russian Federation on 28 December 2012. N1581n “Ob utverzhdenii standarta pervichnoy mediko-sanitarnoy pomoshchi pri insulinnezavisimom sakharnom diabete”. (In Russ)] Доступно: http://www.rg.ru/2013/06/20/minzdrav-prikazy-dok.html#attachments
- Государственный реестр предельных отпускных цен. [Russian Federation State Register of limiting selling prices. (In Russ)] Доступно: http://grls.rosminzdrav.ru
- Постановление Правительства РФ от 18 октября 2013 г. N 932 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2014 год и на плановый период 2016 и 2016 годов». [Order of the Gouvernment of Russian Federation on 18 October 2013. N932 “O programme gosudarstvennykh garantiy besplatnogo okazaniya grazhdanam meditsinskoy pomoshchi na 2014 god i na planovyy period 2015 i 2016 godov”. (In Russ)]Доступно: http://ivo.garant.ru/document?id=70379406&byPara=1
- Приказ Федерального фонда ОМС от 14 ноября 2013 г N 229 «Об утверждении «Методических рекомендаций по способам оплаты специализированной медицинской помощи в стационарных условиях и в дневных стационарах на основе групп заболеваний, в том числе клинико-статистических групп (КСГ) и клинико-профильных групп (КПГ) за счет средств системы обязательного медицинского страхования». [Order of the Federal Obligatory Medical Insurance Fund on 14 November 2013. N229 “Ob utverzhdenii “Metodicheskikh rekomendatsiy po sposobam oplaty spetsializirovannoy meditsinskoy pomoshchi v statsionarnykh usloviyakh i v dnevnykh statsionarakh na osnove grupp zabolevaniy, v tom chisle kliniko-statisticheskikh grupp (KSG) i kliniko-profil’nykh grupp (KPG) za schet sredstv sistemy obyazatel’nogo meditsinskogo strakhovaniya”. (In Russ)] Доступно: http://ivo.garant.ru/document?id=70418710&byPara=1
- Годовой отчет 2013. Пенсионный фонд Российской Федерации. [Godovoy otchet 2013. Pensionnyy fond Rossiyskoy Federatsii. (In Russ)] Доступно: http://2014.pfrf.ru/userdata/presscenter/docs/godotchet_2013.pdf
- С 1 апреля социальные пенсии выросли на 17,1%, трудовые пенсии - на 1,7%, ЕДВ - на 5%. Пенсионный фонд Российской Федерации, 31.03.2014. [S 1 aprelya sotsial’nye pensii vyrosli na 17,1%, trudovye pensii - na 1,7%, EDV -na 5%. Pension fond ща Russian Federation, 31.03.2014. (In Russ)] Доступно: http://www.pfrf.ru/press_center/~2014/03/31/2426
- Динамика расходов и количества оплаченных дней пособий по временной нетрудоспособности по обязательному социальному страхованию за 2005-2011 годы. Фонд социального страхования РФ. [Dinamika raskhodov ikolichestva oplachennykh dney posobiy po vremennoy netrudosposobnosti po obyazatel’nomu sotsial’nomu strakhovaniyu za 2005-2011 gody. Social Insurance Fund of Russian Federation. (In Russ)] Доступно:http://fss.ru/ru/statistics/47775.shtml
- Среднемесячная номинальная начисленная заработная плата работников по полному кругу организаций в целом по экономике по субъектам Российской Федерации за 2000-2014 гг. Федеральная служба государственной статистики. [Srednemesyachnaya nominal’naya nachislennaya zarabotnaya plata rabotnikov po polnomu krugu organizatsiy v tselom po ekonomike po subektam Rossiyskoy Federatsii za 2000-2014 gg. Federal State Statistics Service. (In Russ)] Доступно: http://www.gks.ru/wps/wcm/connect/rosstat_main/rosstat/ru/statistics/wages
- Национальные счета. Федеральная служба государственной статистики. [Natsional’nye scheta. Federal’naya sluzhba gosudarstvennoy statistiki. (In Russ)] Доступно:http://www.gks.ru/wps/wcm/connect/rosstat_main/rosstat/ru/statistics/accounts/#; Трудовые ресурсы. Федеральная служба государственной статистики. [Trudovye resursy. Federal’naya sluzhba gosudarstvennoy statistiki. (In Russ)]Доступно: http://www.gks.ru/wps/wcm/connect/rosstat_main/rosstat/ru/statistics/wages/labour_force
- Дедов И.И., Шестакова М.В., Александров А.А. и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под редакцией И.И. Дедова, М.В. Шестаковой (٦-й выпуск) // Сахарный диабет. - 2013. - Т. 16. - №1S. - C. 1-120. [Dedov II, Shestakova MV, Aleksandrov AA, et al. Standards of specialized diabetes care. Edited by Dedov II, Shestakova MV (6th edition). Diabetes mellitus. 2013;16(1S):1-120. (In Russ)] https://doi.org/10.14341/DM20131S1-121
- Дедов И.И., Шестакова М.В., Аметов А.С. и др. Проект «Консенсус совета экспертов Российской ассоциации эндокринологов (РАЭ) по инициации и интенсификации сахароснижающей терапии сахарного диабета ٢ типа» // Сахарный диабет. - 2011. - Т. 14. - №1. - C. 95-105. [Dedov II, Shestakova MV, Ametov AS, et al. Consensus statement by a panel of experts of the Russian Association of Endocrinologists (RAE) on initiation and intensification of hypoglycemic therapy for type 2 diabetes mellitus. Diabetes mellitus. 2011;14(1):95-105. (In Russ)] https://doi.org/10.14341/2072-0351-6256
- Белоусов Д.Ю., Афанасьева Е.В. Базальные аналоги инсулина в контроле сахарного диабета 2 типа // Качественная клиническая практика. - 2014. - №1. - С. 3-13. [Belousov DU, Afanasyeva EV. Basal insulin analogues in the diabetes mellitus type 2 control - economic aspects. Good clinical practice. 2014;(1):3-13. (In Russ)]
- Сунцов Ю.И., Дедов И.И. Государственный регистр больных сахарным диабетом - основная информационная система для расчета экономических затрат государства на сахарный диабет и их прогнозирование // Сахарный диабет. - 2005. - Т. 8. - №2. - C.2-5. [Suntsov YI, Dedov II. Gosudarstvennyy registr bol’nykh sakharnym diabetom - osnovnayainformatsionnnaya sistema dlya rascheta ekonomicheskikh zatratgosudarstva na sakharnyy diabet i ikhprognozirovanie. Diabetes mellitus. 2005;8(2):2-5. (In Russ)] https://doi.org/10.14341/2072-0351-5773
- Williams R, Van Gaal L, Lucioni C. Assessing the impact of complications on the costs of Type II diabetes. Diabetologia. 2014;45(7):S13-S17. https://doi.org/10.1007/s00125-002-0859-9
- Liebl А, Khunti K, Orozco-Beltran D, et al. Health Economic Evaluation of Type 2 Diabetes Mellitus: A Clinical Practice Focused Review. Clin Med Insights Endocrinol Diabetes. 2015:13. https://doi.org/10.4137/cmed.s20906
- Banerji MA, Dunn JD. Impact of Glycemic Control on Healthcare Resource Utilization and Costs of Type 2 Diabetes: Current and Future Pharmacologic Approaches to Improving Outcomes. Am Health Drug Benefits. 2013;6(7):382-392.
- Juarez DT, Goo R, Tokumaru S, et al. Association Between Sustained Glycated Hemoglobin Control and Healthcare Costs. Am J Pharm Benefits. 2013;5(2):59-64.
- Alva ML, Gray A, Mihaylova B, et al. The impact of diabetes-related complications on healthcare costs: new results from the UKPDS (UKPDS 84). Diabet Med. 2015;32(4):459-466. https://doi.org/10.1111/dme.12647
- Gray A. Cost effectiveness of an intensive blood glucose control policy in patients with type 2 diabetes: economic analysis alongside randomised controlled trial (UKPDS 41). BMJ. 2000;320(7246):1373-1378. https://doi.org/10.1136/bmj.320.7246.1373
- Effects of Intensive Glucose Lowering in Type 2 Diabetes. N Engl J Med. 2008;358(24):2545-2559. https://doi.org/10.1056/NEJMoa0802743
- Khunti K, Wolden ML, Thorsted BL, et al. Clinical Inertia in People With Type 2 Diabetes: A retrospective cohort study of more than 80,000 people. Diabetes Care. 2013;36(11):3411-3417. https://doi.org/10.2337/dc13-0331
- Калашникова М.Ф., Белоусов Д.Ю., Сунцов Ю.И. и др. Фармакоэпидемиологический анализ потребления сахароснижающих лекарственных средств у больных сахарным диабетом 2 типа в городе Москве // Сахарный диабет. - 2015. - Т. 18. - №2. - C.32-46. [Kalashnikova MF, Belousov DY, Suntsov YI, Kantemirova MA, Dedov II. Pharmacoepidemiological and pharmacoeconomic analyses of the utilization of hypoglycaemic drugs in patients with type 2 diabetes mellitus in Moscow. Diabetes mellitus. 2015;18(2):32-46. (In Russ)] https://doi.org/10.14341/DM2015232-46
- Norton E. The Business of Intensive Insulin Therapy for Type 2 Diabetes Patients: Where It all Began for Me. J Diabetes Sci Technol. 2009;3(6):1521-1523. https://doi.org/10.1177/193229680900300635





